Osteogénesis imperfecta
La osteogénesis imperfecta se define como una patología sistémica del tejido conectivo de origen genético, con fragilidad ósea extrema y la tendencia a fracturas recurrentes ante traumatismos mínimos.
Esta entidad clínica deriva fundamentalmente de mutaciones en los genes COL1A1 y COL1A2, responsables de la codificación de las cadenas pro-alfa del colágeno tipo 1. Dependiendo de la naturaleza de la mutación, nos enfrentamos a una haploinsuficiencia, característica del Tipo 1 de Sillence, donde el colágeno es estructuralmente normal pero insuficiente en cantidad, o a un efecto dominante negativo, propio de los Tipos 2, 3 y 4, donde se sintetiza una proteína defectuosa que compromete gravemente la arquitectura de la matriz ósea.
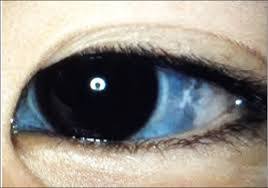
El espectro clínico es sumamente amplio, variando desde la forma letal perinatal con huesos en acordeón y cuentas en las costillas, hasta fenotipos leves donde las escleróticas azules y la sordera conductiva son los signos predominantes.
El tratamiento farmacológico actual ha pivotado sobre el uso de bisfosfonatos intravenosos, que constituyen el estándar de oro para incrementar la densidad mineral ósea y reducir la incidencia de fracturas vertebrales. El pamidronato y el ácido zoledrónico actúan mediante la inhibición de la resorción mediada por los osteoclastos, lo que favorece una mejoría cualitativa en la movilidad del paciente y una reducción significativa del dolor óseo crónico. Más allá de los bisfosfonatos, la frontera terapéutica se expande con fármacos biológicos emergentes como el setrusumab, un anticuerpo monoclonal anti-esclerostina que potencia la formación ósea mediada por osteoblastos, y el denosumab, un inhibidor del ligando RANKL reservado para casos con un recambio óseo extremadamente elevado, ofreciendo nuevas alternativas para fenotipos refractarios o severos.
En el ámbito quirúrgico, el manejo de las deformidades angulares y la estabilización de los huesos largos se realiza mediante el enclavado intramedular. La técnica de elección en el paciente en crecimiento es el uso de clavos telescópicos de Fassier-Duval, dispositivos diseñados para anclarse en las epífisis y elongarse armónicamente con el desarrollo longitudinal del hueso. Esta intervención no solo previene las fracturas diafisarias, sino que permite al niño alcanzar hitos motores que de otro modo serían inalcanzables.
La cirugía debe coordinarse estrictamente con un programa de rehabilitación multidisciplinar que incluya fisioterapia de bajo impacto y terapia acuática, herramientas esenciales para fortalecer el soporte muscular periférico sin añadir riesgo tensional a las corticales óseas extremadamente delgadas.
La vigilancia del paciente con osteogénesis imperfecta debe trascender el sistema esquelético, incorporando una monitorización sistémica rigurosa que incluya la ecocardiografía anual para descartar la dilatación de la raíz aórtica y valvulopatías mixomatosas. Asimismo, en pacientes con Tipo 3, es imperativo realizar seguimientos mediante resonancia magnética cerebral para la detección precoz de la invaginación basilar, complicación neuroquirúrgica crítica derivada del reblandecimiento de la base del cráneo o platibasia.
El futuro del tratamiento apunta hacia la medicina regenerativa, con investigaciones en curso sobre el trasplante de células madre mesenquimales y la terapia génica mediante edición de genes para corregir directamente la mutación del colágeno, prometiendo una cura biológica definitiva para lo que hoy es una condición crónica y limitante.
