La enfermedad de Osgood-Schlatter se define como una osteocondrosis por tracción localizada en la apófisis de la tuberosidad tibial anterior, siendo una de las causas más frecuentes de dolor anterior de rodilla en el adolescente deportista.
Esta entidad clínica afecta predominantemente a varones de once a catorce años y mujeres de diez a trece años, coincidiendo con los picos de crecimiento esquelético y el estirón puberal. Es importante destacar que la afectación es bilateral en el 20-30% de los casos. El origen de la patología es puramente biomecánico, derivado del estrés tensional que el músculo cuádriceps ejerce sobre un centro de osificación secundario todavía cartilaginoso e inmaduro.
Durante las actividades de alto impacto que implican saltos o carreras, las fuerzas transmitidas por el tendón rotuliano provocan microfracturas avulsivas e inflamación, que el organismo intenta reparar mediante la formación de hueso nuevo reactivo, consolidando así la característica prominencia ósea infrapatelar dolorosa.
El diagnóstico de esta condición es eminentemente clínico y se basa en la hipersensibilidad focal a la palpación directa sobre la tuberosidad tibial. Una maniobra exploratoria fundamental es el test de extensión de rodilla contra resistencia, considerado patognomónico al reproducir el dolor típico mediante el aumento de la carga tensional en el sitio de inserción.
Se debe establecer un diagnóstico diferencial preciso con el síndrome de Sinding-Larsen-Johansson, donde el dolor se localiza en el polo inferior de la rótula, y con la tendinitis rotuliana o jumper’s knee, que afecta al cuerpo del tendón y no a la estructura ósea.
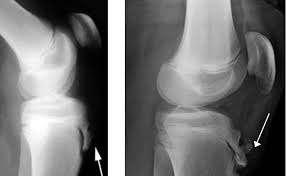
Para confirmar la sospecha y descartar fracturas traumáticas agudas, la radiografía simple en proyecciones anteroposterior y lateral constituye la primera línea de imagen, revelando típicamente fragmentación y esclerosis de la apófisis. En estadios muy tempranos, la ecografía de alta resolución es superior para detectar el engrosamiento del tendón y la bursitis infrapatelar, mientras que la resonancia magnética se reserva para casos refractarios que superan los tres meses de evolución, permitiendo visualizar con precisión el edema de médula ósea.
El abordaje terapéutico actual rechaza el reposo absoluto y se estructura en tres fases progresivas. La Fase 1 o de control agudo dura de dos a cuatro semanas y prioriza la modulación del dolor intenso. La Fase 2 de rehabilitación se centra en el trabajo muscular y el control de carga, mientras que la Fase 3 de retorno deportivo consiste en la reintroducción progresiva de la actividad específica. Como medidas conservadoras de primera línea, se prescribe crioterapia local durante quince a veinte minutos tras la actividad, dos o tres veces al día, para reducir la inflamación.
Asimismo, la modificación de la actividad busca reducir los impactos y saltos en fase aguda sin suprimir totalmente el deporte, evitando el desacondicionamiento. Se pueden emplear AINE tópicos como diclofenaco o ibuprofeno en gel para minimizar efectos sistémicos, y el uso de una rodillera infrarrotuliana o tira de descarga para disminuir la tracción del tendón sobre la tuberosidad durante el ejercicio.
La rehabilitación es el componente crítico a medio plazo y debe incluir un programa estructurado de fisioterapia y ejercicio terapéutico. Este programa contempla el estiramiento de cuádriceps e isquiotibiales, la mejora de la flexibilidad de cadera y tobillo, el control neuromuscular y propioceptivo, y el fortalecimiento del core y la cadena cinética. Dentro de este marco, el fortalecimiento excéntrico del cuádriceps ha demostrado ser la intervención más eficaz para mejorar la tolerancia a la carga del tendón y reducir la tracción ósea. Un ejercicio fundamental es la sentadilla excéntrica en declive (utilizando una plataforma con inclinación de 25 grados), que debe ejecutarse controlando la fase de descenso de forma lenta.
En cuanto a la analgesia oral, los antiinflamatorios no esteroideos como el ibuprofeno o naproxeno deben reservarse para períodos de exacerbación, en ciclos cortos de cinco a diez días y siempre acompañados de ingesta de alimentos, desaconsejando su uso crónico o profiláctico. Es fundamental advertir que las infiltraciones con corticoides están contraindicadas, ya que existen evidencias de que debilitan la estructura del tendón y no alteran el curso natural de la enfermedad.
Por otro lado, el tratamiento quirúrgico es una excepción rara indicada en menos del 5% de los pacientes, principalmente cuando persiste un fragmento osificado sintomático en el espesor del tendón rotuliano tras el cierre de la fisis. En estos casos, la extirpación artroscópica o la resección abierta ofrecen excelentes resultados funcionales.
Existen ciertas señales de alerta que obligan a la derivación inmediata al especialista en traumatología pediátrica, tales como el dolor en reposo o nocturno intenso, la presencia de una tumefacción articular franca, la ausencia de mejoría tras seis semanas de tratamiento correctamente aplicado, o ante dudas diagnósticas razonables.
No obstante, el pronóstico general es excelente, alcanzándose la resolución completa en la mayoría de los casos entre los seis y veinticuatro meses tras el cierre de la fisis. El retorno deportivo total es viable tan pronto como el paciente tolere la carga sin dolor significativo durante o después de la práctica, sin necesidad de esperar al fin del crecimiento óseo. Aunque un pequeño porcentaje de adultos puede presentar molestias residuales leves, especialmente al realizar presión directa o arrodillarse, la enfermedad de Osgood-Schlatter no conlleva limitaciones funcionales relevantes a largo plazo ni compromete la integridad estructural de la rodilla.
