El lupus eritematoso sistémico de inicio pediátrico representa entre el 15% de todos los casos de lupus. Se caracteriza por un fenotipo significativamente más agresivo que la forma adulta, con una carga de daño acumulado superior al 50% y una mayor actividad serológica desde el debut. Presenta una ratio de 5:1 entre niñas y niños en edad puberal.
Clínicamente, suele manifestarse con una tríada característica:
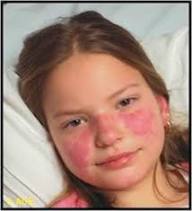
- Eritema malar en mariposa: Que respeta típicamente los pliegues nasolabiales y se asocia a fotosensibilidad.
- Artritis inflamatoria: Con rigidez matutina superior a una hora.
- Síntomas constitucionales: Fiebre persistente y fatiga crónica.
Es fundamental considerar que hasta un 20% de los pacientes no alcanzan los umbrales de los criterios clasificatorios (SLICC 2012 o EULAR/ACR 2019) al inicio del cuadro. No obstante, ante una sospecha fundada, el tratamiento no debe demorarse.
Desde la perspectiva fisiopatológica, el LESp es una reacción de hipersensibilidad tipo III. La activación policlonal de células B genera autoanticuerpos (principalmente anti-dsDNA y anti-Smith) que forman complejos inmunes. Estos se depositan en las membranas basales de glomérulos, vasos sanguíneos y sinoviales, activando la vía clásica del complemento (reflejado en el consumo de C3 y C4) y el reclutamiento de neutrófilos. Además, existe un daño endotelial sistémico mediado por una elevada signatura de interferón.
El diagnóstico actual se rige por los criterios EULAR/ACR 2019, que exigen:
- Criterio de entrada: Título positivo de anticuerpos antinucleares (ANA).
- Puntuación: Alcanzar al menos diez puntos en dominios clínicos e inmunológicos (proteinuria >500 mg/día, trombocitopenia, anticuerpos específicos, etc.).
- Complicaciones Críticas
- Nefritis lúpica (NL): Presente en el 50-70% de los niños. Las clases III y IV (proliferativas) son las más críticas y se manifiestan con edema, hipertensión y sedimento urinario activo (cilindros hemáticos). La biopsia renal es mandatoria para guiar la terapia.
- Lupus neuropsiquiátrico: Identificable por déficits focales, convulsiones o psicosis, confirmados mediante resonancia magnética con difusión (DWI).
- Riesgos a largo plazo: Necrosis avascular de la cabeza femoral (por corticoides), riesgo cardiovascular acelerado y síndrome antifosfolipídico secundario (positividad de anticuerpos anti-beta 2 glicoproteína I), que incrementa el riesgo de eventos trombóticos e isquémicos.
El manejo se organiza en cuatro escalones de intensidad según el índice SLEDAI-2K:
- Pilar basal (Hidroxicloroquina): Recomendada en todos los pacientes (5 mg/kg/día; máx. 400 mg/día) para reducir brotes y proteger órganos.
- Glucocorticoides: Esenciales en brotes, pero con monitorización estricta del crecimiento. Dosis >0,2 mg/kg/día aumentan el riesgo de pérdida de talla final; el objetivo es reducirlos a <7,5 mg/día mediante ahorradores como metotrexato o azatioprina.
- Terapia de Inducción para Nefritis: Pulsos de metilprednisolona seguidos de micofenolato mofetilo (600 mg/m²/dosis), preferido sobre la ciclofosfamida (esquema EURO-LUPUS) para minimizar la toxicidad gonadal.
- Terapias Biológicas:
- Belimumab (anti-BLyS): Único aprobado por la EMA para LESp (>5 años) tras el estudio PLUTO.
- Rituximab (anti-CD20): Uso compasivo para citopenias refractarias o nefritis resistente.
- Anifrolumab (anti-IFNAR1): Opción investigacional prometedora.
El control integral incluye la salud ósea (calcio y vitamina D) y el manejo del riesgo cardiovascular. Finalmente, para garantizar una transición exitosa a la reumatología de adultos, se debe iniciar una planificación conjunta entre 12 y 18 meses antes del traspaso, fomentando la autonomía y la adherencia terapéutica del adolescente.
