El eczema herpético (EH), históricamente reconocido como erupción variceliforme de Kaposi, constituye una emergencia dermatológica crítica que exige un reconocimiento clínico inmediato y una intervención terapéutica sistémica precoz.
Esta patología se define como una infección diseminada por el virus del herpes simple (VHS) que afecta a pacientes con una barrera cutánea previamente comprometida, siendo la dermatitis atópica el factor de riesgo más prevalente. La fisiopatología de esta diseminación se fundamenta en la disrupción de la integridad epidérmica y una respuesta inmunológica local deficiente, lo que facilita la replicación viral extensa y el riesgo de viremia sistémica.
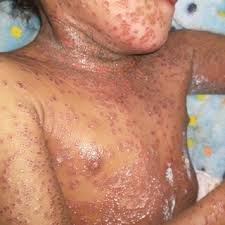
La presentación clínica característica se manifiesta como una erupción brusca de vesículas monomórficas cupuliformes y umbilicadas que evolucionan rápidamente hacia erosiones umbilicadas en “saca-bocados” de 2 a 3 mm de diámetro.
A diferencia de las exacerbaciones inflamatorias convencionales de la DA, el EH suele acompañarse de un cuadrante de síntomas sistémicos que incluye fiebre alta, malestar general, irritabilidad y linfadenopatía regional.
El diagnóstico es fundamentalmente clínico, aunque la confirmación mediante PCR del fluido vesicular es el estándar de oro debido a su alta sensibilidad y especificidad. Es imperativo realizar el diagnóstico diferencial con el impétigo estafilocócico, el cual se distingue por sus costras melicéricas y la ausencia habitual de erosiones monomórficas umbilicadas y fiebre elevada.
El abordaje terapéutico actual, estratifica el tratamiento según la severidad del cuadro. Para la enfermedad moderada o grave, el pilar fundamental es el aciclovir intravenoso (5-10 mg/kg cada 8 horas) durante al menos 7 días. En cuadros leves o en pacientes estables con buena tolerancia oral, el valaciclovir (1 g cada 8 horas) representa una opción superior al aciclovir oral debido a su mayor biodisponibilidad plasmática. Ante la sospecha de cepas de VHS resistentes, el foscarnet intravenoso (40 mg/kg cada 8 horas) se posiciona como la alternativa de rescate, mientras emergen nuevos fármacos como el pritelivir en el horizonte de la investigación clínica.
El Aciclovir intravenoso es el tratamiento de elección para neonatos, lactantes y casos graves o diseminados. La dosis recomendada es de 10 a 15 mg/kg por dosis cada 8 horas (o 500 mg/m² cada 8 horas en niños mayores). En pacientes neonatos, la dosis puede elevarse hasta 20 mg/kg cada 8 horas para asegurar niveles terapéuticos en el sistema nervioso central. Es imperativo mantener una hidratación adecuada para prevenir la cristaluria y la nefrotoxicidad.
Para el Aciclovir oral en casos leves o moderados que permiten la vía enteral, la dosis estándar es de 20 mg/kg por dosis administrada 4 veces al día (u 80 mg/kg/día divididos en 5 tomas), con un máximo de 800 mg por dosis. Este esquema debe mantenerse durante un periodo de 7 a 10 días o hasta que las lesiones hayan formado costra por completo.
El Valaciclovir oral, preferido en niños mayores o adolescentes por su mejor biodisponibilidad y comodidad posológica, se administra a una dosis de 20 mg/kg por dosis cada 8 a 12 horas, con un máximo de 1000 mg (1 g) por toma. Aunque su uso está más extendido en niños mayores de 12 años, la literatura pediátrica actual avala su uso en niños menores bajo supervisión clínica estrecha.
En situaciones de resistencia probada al aciclovir, se recurre al Foscarnet intravenoso. La dosificación pediátrica habitual es de 40 a 60 mg/kg por dosis cada 8 a 12 horas. Este fármaco requiere un monitoreo estricto de electrolitos (calcio, magnesio, potasio) y de la función renal, dada su elevada toxicidad sistémica.
Para la profilaxis antiviral secundaria, indicada en pacientes con recurrencias frecuentes o aquellos que inician terapia con inhibidores JAK, se utiliza Aciclovir oral a 20 mg/kg/día divididos en dos tomas, o Valaciclovir a 20 mg/kg una vez al día (máximo 500 mg/día). El tratamiento preventivo debe ser reevaluado periódicamente por el especialista en dermatología pediátrica para determinar su continuidad.
Durante la fase aguda de la infección, es una recomendación de consenso suspender temporalmente los corticoides tópicos y los inhibidores de la calcineurina (tacrolimus y pimecrolimus), ya que su efecto inmunomodulador local podría favorecer la propagación viral.
Del mismo modo, se debe valorar la pausa de inmunosupresores sistémicos como el metotrexato, el micofenolato mofetilo y la ciclosporina. En contraste, el manejo de terapias biológicas como el dupilumab ha mostrado un paradigma distinto: la evidencia reciente indica que este antagonista del receptor de IL-4 reduce el riesgo de EH en aproximadamente un 70% al mejorar la función de barrera y mitigar la inflamación tipo 2, lo que lo convierte en la terapia de elección para pacientes con DA moderada-grave y antecedentes de EH recurrente.
Las complicaciones del EH pueden ser devastadoras si no se intervienen a tiempo. La afectación periorbital conlleva un riesgo inminente de queratitis herpética, una emergencia oftalmológica que puede derivar en cicatrización corneal y pérdida permanente de la visión, exigiendo una interconsulta urgente con oftalmología. A nivel sistémico, aunque menos frecuente, la diseminación puede provocar encefalitis herpética, hepatitis o sepsis por sobreinfección bacteriana, generalmente por Staphylococcus aureus, lo que justifica el uso de antisépticos tópicos como la octenidina o antibióticos sistémicos si hay signos de impetiginización.
Finalmente, la prevención se centra en la optimización del control de la enfermedad de base y la educación al paciente sobre evitar el contacto con personas que presenten herpes labial activo. En el caso de pacientes que inician tratamiento con inhibidores de la quinasa Janus, como abrocitinib o upadacitinib, se recomienda una vigilancia estrecha o incluso profilaxis antiviral con valaciclovir (500 mg cada 12 horas), dado el riesgo incrementado de reactivación herpética asociado a esta familia de fármacos.
El éxito en el manejo del eczema herpético reside en la instauración empírica del tratamiento antiviral ante la mínima sospecha clínica, garantizando así la reducción de la morbilidad y las secuelas a largo plazo.
Se debe diferenciar el cuadro de la dermatitis herpetiforme que es una erupción cutánea crónica autoinmune, intensamente pruriginosa, caracterizada por ampollas y pápulas simétricas, frecuentemente en codos, rodillas y glúteos. Es considerada la manifestación cutánea de la enfermedad celíaca, provocada por la intolerancia al gluten.
