La osteocondritis disecante (OCD) se ha consolidado como una de las causas más frecuentes de dolor articular en pacientes jóvenes y activos, representando hasta un 29% de los casos de dolor de rodilla en adolescentes.
Esta patología, de origen probablemente multifactorial, se caracteriza por una isquemia y necrosis del hueso subcondral, lo que debilita el soporte del cartílago articular y puede provocar la formación de cuerpos libres intraarticulares. El perfil típico es un atleta de entre 10 y 20 años, con mayor prevalencia en varones, que presenta un dolor insidioso relacionado con actividades como correr o saltar.
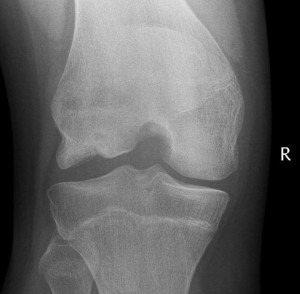
El diagnóstico comienza con una sospecha clínica basada en la cara lateral del cóndilo femoral medial. El examen físico debe buscar derrame articular leve y sensibilidad localizada. Una maniobra esencial es el test de Wilson, donde el dolor provocado por la rotación interna de la tibia desaparece al rotarla externamente durante la extensión. Si el paciente presenta crepitación o bloqueo articular, es probable que la lesión haya progresado hacia una etapa inestable. No obstante, no se deben ignorar otras zonas; la OCD del cóndilo humeral (capitellum) afecta a pacientes de entre 10 y 24 años, especialmente gimnastas, mientras que el domo astragalino en el tobillo suele dañarse tras esguinces recurrentes.
El microtrauma repetitivo es el motor fisiopatológico que supera la capacidad de reparación del hueso en crecimiento.
En cuanto a la radiografía simple se debe solicitar la proyección de túnel o muesca (tunnel view), pues las lesiones posteriores suelen ser invisibles en placas anteroposteriores estándar. Debido a que la afectación bilateral asintomática oscila entre el 20% y el 30%, se recomienda radiografiar la extremidad contralateral.
Para un diagnóstico de precisión, la RM de rodilla es el estándar de oro para determinar la estabilidad. El hallazgo más crítico es el borde de señal alta en T2 alrededor del fragmento, señal de que el líquido sinovial se ha filtrado, sugiriendo un desprendimiento biológico. En el codo, la TC o la RM con contraste ayudan a suplir la baja precisión de la radiografía convencional.
El manejo depende estrictamente de la madurez esquelética, el tamaño de la lesión y su estabilidad. En pacientes con fisis abiertas y lesiones estables, el tratamiento de primera línea es conservador, con una tasa de éxito de hasta el 94%. Este enfoque implica la restricción de actividad extenuante por un periodo de 3 a 6 meses con descarga protegida.
Curiosamente, revisiones de PubMed Central indican que, si bien la limitación de actividad es favorable, no hay evidencia sólida de que la fisioterapia instrumental o la inmovilización rígida aporten beneficios superiores.
El tratamiento quirúrgico se reserva para cuando fracasa el manejo conservador tras 6 meses, o ante signos de inestabilidad. Las lesiones estables con cartílago íntegro pueden tratarse con perforación del hueso subcondral (transarticular o retrógrada) para estimular la revascularización.
Las lesiones inestables requieren procedimientos complejos como la fijación interna, el trasplante osteocondral autólogo, el implante autólogo de condrocitos o aloinjertos. Según las guías, si el fragmento es viable, el objetivo es el restablecimiento de la superficie articular, su fijación y una movilización precoz. Si el fragmento no es recuperable, la cirugía se enfoca en reparar el defecto mediante microfractura o injertos.
En el campo de la medicina regenerativa, se ha propuesto el uso de andamiajes de colágeno osteocondral, trasplantes de células de médula ósea en un solo paso e implantes de células madre mesenquimales derivadas de tejido adiposo para defectos grandes.
Finalmente, el objetivo primordial es evitar la artrosis de inicio precoz. Una lesión que no cicatriza altera la distribución de cargas, acelerando la degradación del cartílago. Factores de riesgo como el menisco lateral discoide, la obesidad o malformaciones en varo o valgo deben evaluarse para un tratamiento personalizado.
