La artritis idiopática juvenil (AIJ) representa el trastorno reumático crónico más prevalente en la población pediátrica.
Esta condición se define estrictamente por la presencia de artritis persistente en una o más articulaciones durante un periodo mínimo de seis semanas en pacientes menores de 16 años. Es un diagnóstico de exclusión, donde el clínico debe descartar rigurosamente procesos infecciosos como la artritis séptica, traumatismos y, de manera crítica, neoplasias como la leucemia.
Para una detección precoz, la resonancia magnética se ha consolidado como el estándar de oro, permitiendo identificar el edema óseo y la sinovitis activa meses antes de que sean visibles en las radiografías convencionales, lo que facilita alcanzar el objetivo primordial de la remisión clínica y la preservación de la función articular.
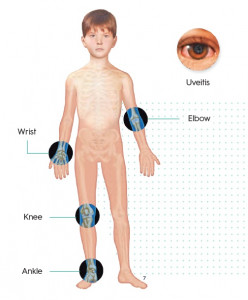
Dentro del complejo espectro clínico de la enfermedad, la variante oligoarticular es la presentación más frecuente, afectando habitualmente a menos de cinco articulaciones y manifestándose con una rigidez matutina que mejora con la actividad. Por el contrario, la artritis idiopática juvenil sistémica se distingue por ser un trastorno primordialmente autoinflamatorio, impulsado por la activación del inflamasoma NLRP3 y una liberación masiva de citoquinas como la interleucina 1 beta y la interleucina 6. Esta variante se caracteriza por picos febriles diarios, el exantema color salmón, linfadenopatías y niveles de ferritina extremadamente elevados.
Otras formas relevantes incluyen la artritis relacionada con entesitis, vinculada al marcador HLA-B27 y al riesgo de progresión hacia la espondilitis, y la artritis psoriásica juvenil, reconocible por la presencia de dactilitis o “dedos en salchicha” y alteraciones ungueales como el pitting.
El manejo integral de estas condiciones conlleva la vigilancia estrecha de complicaciones graves. La uveítis anterior crónica es una inflamación ocular frecuentemente asintomática que puede conducir a la ceguera si no se detecta mediante un cribado oftalmológico regular, especialmente en pacientes con anticuerpos antinucleares (ANA) positivos. Asimismo, en la variante sistémica, debe vigilarse la aparición del síndrome de activación macrofágica, una emergencia médica caracterizada por una tormenta de citoquinas que requiere intervención inmediata. Además, se debe monitorizar el impacto de la inflamación crónica y el uso de corticosteroides en el desarrollo del niño, ya que ambos pueden provocar una marcada interferencia en el crecimiento óseo y retraso puberal, por lo que se deben emplear siempre a la menor dosis y tiempo posibles.
En cuanto al abordaje farmacológico, el tratamiento actual sigue un enfoque escalonado. En una primera etapa, los antiinflamatorios no esteroideos (AINE) constituyen la base del alivio sintomático. Si la actividad persiste, se debe iniciar de forma temprana el uso de fármacos antirreumáticos modificadores de la enfermedad (FAME), siendo el metotrexato el pilar fundamental por su eficacia demostrada. Ante una respuesta insuficiente, el algoritmo avanza hacia los agentes biológicos: los inhibidores del TNF-α, como el etanercept y el adalimumab, son de primera elección en formas articulares, mientras que los bloqueadores de la interleucina 1 (anakinra) y la interleucina 6 (tocilizumab) son esenciales para la variante sistémica. La reciente incorporación del abatacept y los inhibidores de las JAK quinasas por vía oral ha ampliado significativamente las posibilidades de control en casos refractarios.
Finalmente, el éxito terapéutico depende de un abordaje multidisciplinar que integre al reumatólogo pediátrico, oftalmólogo, fisioterapia y terapia ocupacional, psicólogo y trabajador social para atender las necesidades físicas y psicosociales del menor. Este acompañamiento debe culminar en una transición progresiva a la reumatología del adulto planificada y coordinada, asegurando que el paciente mantenga la continuidad de sus cuidados y una óptima calidad de vida al dejar la etapa pediátrica. El compromiso con revisiones periódicas y el ajuste dinámico del tratamiento según la evolución clínica y los marcadores inflamatorios son las claves para garantizar un futuro saludable para los niños con artritis idiopática juvenil.
