La Fiebre Reumática Aguda (FRA) persiste como una de las principales etiologías de morbilidad cardiovascular prevenible en la población pediátrica global, especialmente en entornos de vulnerabilidad socioeconómica.
A pesar de la optimización en las terapias antibióticas, la transición de una faringitis estreptocócica hacia una cardiopatía reumática crónica sigue siendo un riesgo latente si no se realiza un reconocimiento precoz. La patogenia de esta entidad se fundamenta en el mimetismo molecular, un fenómeno de autoinmunidad post-infecciosa donde existe una reactividad cruzada entre los epítopos de la proteína M del Estreptococo del Grupo A (EGA) y proteínas estructurales del huésped, tales como la miosina cardíaca y la laminina.
Este asalto inmunológico ocurre tras un periodo de latencia de 2 a 5 semanas posterior a la infección orofaríngea. Es imperativo subrayar que, además del componente infeccioso, la susceptibilidad genética del huésped, mediada por alelos específicos del HLA de clase II, determina la progresión de la cascada inflamatoria. Desde la perspectiva histopatológica, el hallazgo patognomónico reside en los cuerpos de Aschoff localizados en el miocardio, los cuales presentan un foco central de necrosis fibrinoide rodeado de linfocitos, células plasmáticas y las características células de Anitschkow, macrófagos con núcleos en “forma de oruga”.
El abordaje diagnóstico actual se rige por los Criterios de Jones Revisados en 2015, los cuales exigen como requisito sine qua non la evidencia de infección previa por EGA, ya sea mediante el aislamiento del microorganismo en cultivo, pruebas de antígeno rápido o la elevación de los títulos de antiestreptolisina O (ASO).
El diagnóstico definitivo se establece ante la presencia de dos criterios mayores o uno mayor y dos menores. Una actualización fundamental de la guía es la diferenciación diagnóstica basada en el riesgo poblacional. En áreas de incidencia moderada-alta, la monoartritis o la poliartralgia pueden ser consideradas criterios mayores, a diferencia de las poblaciones de bajo riesgo donde se requiere una poliartritis migratoria franca de grandes articulaciones. La carditis representa la manifestación más grave, pudiendo cursar de forma clínica mediante soplos de insuficiencia o de manera subclínica, detectable exclusivamente a través de ecocardiograma-Doppler.
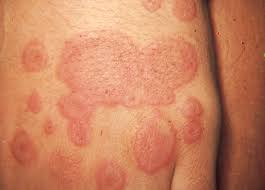
Otras manifestaciones de alta especificidad incluyen la corea de Sydenham, caracterizada por movimientos involuntarios y labilidad emocional debida a la afectación de los ganglios basales, y el eritema marginatum, un exantema anular no pruriginoso de bordes serpiginosos. Los nódulos subcutáneos, firmes y localizados sobre prominencias óseas, actúan como un marcador clínico de valvulitis grave y mal pronóstico cardíaco.
La integración de la ecocardiografía en el protocolo diagnóstico ha revolucionado el manejo de la FRA, desplazando la dependencia exclusiva de la auscultación. La carditis subclínica es ahora un criterio mayor, definiéndose la insuficiencia mitral patológica mediante un chorro de regurgitación de al menos 2 cm de longitud con una velocidad pico superior a 3 m/s y carácter pansistólico. Para la insuficiencia aórtica, el umbral se establece en un chorro mayor o igual a 1 cm.
Este rigor diagnóstico permite instaurar terapias antiinflamatorias agresivas antes de que se consolide el daño estructural irreversible. En el espectro terapéutico, el Ácido Acetilsalicílico (Aspirina) a dosis de 80–100 mg/kg/día continúa siendo el estándar para el control de la sintomatología articular y febril.
En casos de intolerancia gastrointestinal o riesgo de salicilismo, el Naproxeno a 15 mg/kg/día se postula como una alternativa no inferior de mayor seguridad. Ante cuadros de carditis grave con insuficiencia cardíaca congestiva, es mandatorio el uso de corticosteroides como la Prednisona para mitigar la respuesta inmunológica. Paralelamente, se debe proceder a la erradicación del EGA mediante penicilina, independientemente de la resolución de la sintomatología faríngea inicial.
La piedra angular para detener la progresión de la enfermedad es la prevención secundaria, diseñada para evitar recidivas que exacerben el daño valvular. El estándar de oro es la penicilina g benzatínica por vía intramuscular cada 4 semanas. La duración de esta profilaxis es crítica y depende del grado de afectación cardíaca inicial.
Los pacientes sin carditis documentada deben mantener el tratamiento por 5 años o hasta los 21 años de edad. Aquellos con carditis sin daño residual requieren 10 años de cobertura, mientras que los pacientes con daño valvular persistente deben prolongar la profilaxis durante al menos 10 años desde el último episodio o hasta alcanzar los 40 años, considerando en casos de alto riesgo la profilaxis vitalicia.
Como perla clínica esencial, se debe realizar el diagnóstico diferencial con la artritis séptica, la cual suele ser fija y presentar una toxicidad sistémica superior a la naturaleza migratoria de la FRA. Asimismo, debe recordarse que la Corea de Sydenham puede presentarse como un hallazgo aislado meses después de la infección, siendo en sí misma diagnóstica de FRA sin necesidad de otros criterios si se han excluido otras causas neurológicas. La vigilancia estrecha del paciente pediátrico con nódulos subcutáneos es obligatoria, dado su vínculo inequívoco con el riesgo de insuficiencia valvular fulminante.
