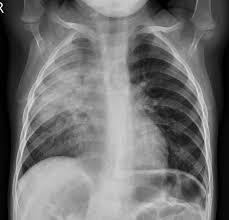
La neumonía pediátrica representa una de las principales causas de morbilidad y mortalidad infantil a nivel global, siendo responsable de un alto número de consultas en los servicios de urgencias y hospitalizaciones cada año. Es fundamental establecer la diferencia entre la neumonía adquirida en la comunidad, que es aquella infección pulmonar que afecta a un niño que no ha estado ingresado en un centro hospitalario en los últimos 14 días, y las infecciones de origen nosocomial.
La prevalencia de esta enfermedad es especialmente crítica en menores de 5 años, grupo en el que la frecuencia de complicaciones es mayor debido a la inmadurez del sistema inmune y de las vías respiratorias.
Para un manejo exitoso, el reconocimiento de los signos clínicos clave y la identificación temprana son vitales. El indicador clínico más fuerte y sensible de neumonía en lactantes y niños pequeños es la taquipnea o respiración rápida específica para la edad. En términos prácticos, en lactantes menores de 12 meses se considera taquipnea una frecuencia respiratoria superior a 60 respiraciones por minuto. Además de la frecuencia respiratoria, existen signos de gravedad que no deben pasarse por alto, como la cianosis central. Esta coloración azulada en los labios y la lengua refleja una hipoxemia significativa, generalmente con una saturación de oxígeno por debajo del 85 %, lo que indica una necesidad de intervención médica urgente.
La etiología de la enfermedad y la diferenciación de gérmenes según la edad es un factor determinante para elegir el tratamiento adecuado. En los recién nacidos, los patógenos más comunes suelen ser gérmenes del canal del parto como el Streptococcus agalactiae y la Escherichia coli. En el grupo de 1 mes a 5 años, predominan los virus respiratorios como el sincitial o la influenza, aunque el Streptococcus pneumoniae sigue siendo la causa bacteriana más importante. Finalmente, en niños en edad escolar y adolescentes, cobran un papel protagonista los gérmenes atípicos como el Mycoplasma pneumoniae y la Chlamydophila pneumoniae.
Esta distinción biológica se refleja en los patrones clínicos típicos y atípicos. La neumonía bacteriana típica suele presentarse de forma súbita con fiebre alta, tos productiva y signos de consolidación alveolar. Por otro lado, la neumonía atípica, muy frecuente en adolescentes, se caracteriza por un inicio gradual, fiebre leve, dolor de cabeza y una tos seca persistente. Desde el punto de vista de la fisiopatología, la consolidación alveolar se confirma clínicamente mediante la auscultación de ruidos respiratorios bronquiales o tubulares y matidez a la percusión. La causa principal de la baja saturación de oxígeno es el desequilibrio entre ventilación y perfusión, conocido como efecto shunt, donde los alvéolos ocupados por exudado impiden el intercambio gaseoso efectivo mientras el flujo sanguíneo continúa.
En cuanto al diagnóstico e investigaciones, en casos de neumonía bacteriana leve y no complicada el proceso es fundamentalmente clínico. Las guías internacionales actuales recomiendan no realizar radiografías de tórax de rutina en pacientes estables, ya que esto no cambia la conducta médica y expone innecesariamente al niño a la radiación. La oximetría de pulso se mantiene como el estándar de oro para detectar la hipoxemia de forma no invasiva, considerando que una saturación inferior al 92 % requiere el inicio de oxígeno suplementario. En escenarios de casos graves o con apariencia tóxica, es imperativo obtener hemocultivos antes de administrar la dosis de antibiótico para intentar identificar el patógeno específico.
El tratamiento farmacológico debe ser empírico y ajustado al patógeno sospechado. Para la neumonía bacteriana típica, la Amoxicilina oral a dosis de 80 a 90 miligramos por kilo al día es la 1 línea de elección para el manejo ambulatorio. Si se sospecha una neumonía atípica, se prefieren los macrólidos como la Azitromicina, dado que estos microorganismos no tienen pared celular y son resistentes a los betalactámicos. Como medidas de soporte, se debe asegurar una hidratación adecuada y el uso de antipiréticos, recordando que los supresores de la tos están contraindicados en la edad pediátrica.
Finalmente, es crucial vigilar la aparición de complicaciones. Si un niño persiste con fiebre y desarrolla dolor torácico pleurítico después de 72 horas de tratamiento antibiótico correcto, se debe sospechar un derrame paraneumónico o un empiema. En este contexto, la ecografía de tórax es la investigación de elección por encima de la tomografía, ya que es superior para detectar tabicaciones en el líquido y confirmar el derrame sin utilizar radiación ionizante.
