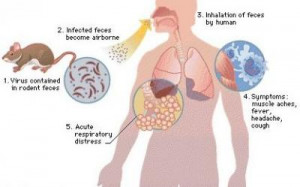
El hantavirus representa una de las amenazas virales más severas en el continente americano, especialmente debido a su variante conocida como el virus Andes. A diferencia de las cepas presentes en Europa y Asia, que afectan principalmente a los riñones con una mortalidad relativamente baja, las versiones del Nuevo Mundo atacan directamente al sistema respiratorio.
Con una tasa de letalidad que ronda el 40%, este patógeno desencadena el temido Síndrome Cardiopulmonar por Hantavirus, una condición crítica que requiere intervención médica inmediata en unidades de cuidados intensivos.
El proceso de infección comienza de manera casi imperceptible cuando una persona inhala partículas virales presentes en los excrementos, la orina o la saliva de roedores infectados. Estas partículas viajan hasta los alvéolos pulmonares, donde el virus busca específicamente infectar a las células endoteliales, las cuales recubren los vasos sanguíneos.
En condiciones normales, estas células son extremadamente delgadas para permitir el intercambio de gases; sin embargo, el virus tiene la capacidad de suprimir la producción de interferón, la defensa natural del cuerpo, lo que le permite propagarse silenciosamente durante días antes de provocar el colapso del sistema.
Lo que realmente convierte al hantavirus en un asesino es la alteración de las uniones estrechas de los vasos sanguíneos. En un estado saludable, estas uniones actúan como sellos herméticos que mantienen el plasma dentro de la circulación. Bajo el ataque viral, estos sellos fallan y los capilares se transforman en una especie de colador, un fenómeno conocido como la fase de la tubería con fugas. Como consecuencia directa, el líquido de la sangre se filtra hacia los espacios de aire en los pulmones, provocando un edema pulmonar. Esto genera una paradoja mortal: los pulmones están demasiado inundados para absorber oxígeno, mientras que el sistema circulatorio se queda sin suficiente volumen de líquido para funcionar.
La progresión de la enfermedad se divide en varias etapas críticas que comienzan con síntomas engañosamente comunes como fiebre, dolores musculares, fatiga y náuseas. Esta fase inicial suele durar entre 4 y 10 días y es la ventana de oportunidad ideal para la intervención. No obstante, una vez que la infección alcanza la fase endotelial y se produce la permeabilidad anormal, el deterioro es acelerado. El corazón comienza a fallar porque no tiene suficiente sangre que bombear y los pulmones están colapsando por el líquido. Al final, la combinación de hipoxia y falla circulatoria conduce inevitablemente al colapso cardiovascular.
El tratamiento en la unidad de cuidados intensivos es el factor determinante para la supervivencia. El uso de ventiladores mecánicos es clave, ya que la presión del aire ayuda a empujar el líquido fuera de los alvéolos y de vuelta a los vasos sanguíneos. En centros especializados, el uso de la tecnología ECMO (oxigenación por membrana extracorpórea) permite bypassar los pulmones y el corazón, dándoles tiempo para sanar.
Comprender que la clave está en la respuesta inmunitaria temprana y en el soporte hospitalario agresivo es vital para enfrentar esta enfermedad donde la prevención y la rapidez de acción marcan la diferencia entre la vida y la muerte.
