El secuestro pulmonar (SP) es una de las malformaciones congénitas más relevantes del desarrollo broncopulmonar, representando entre el 0,15% y el 6,4% de todas las anomalías pulmonares congénitas. Su importancia clínica reside en la tríada fisiopatológica que lo define: la presencia de una masa de tejido pulmonar displásico y no funcional, la ausencia de comunicación con el árbol traqueobronquial normal y, de manera patognomónica, una vascularización aberrante mediante arterias sistémicas (generalmente ramas de la aorta torácica o abdominal) en lugar de la circulación pulmonar convencional.
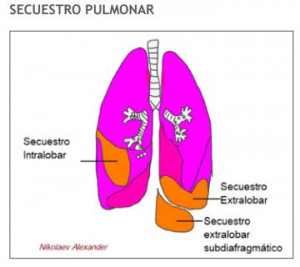
La distinción fundamental en el secuestro pulmonar se basa en su relación con la pleura visceral del lóbulo adyacente, lo que determina tanto su presentación clínica como su manejo quirúrgico.
El Secuestro Intralobar (SIL) constituye la forma más frecuente, representando entre el 75% y 80% de los casos. Anatómicamente, este tejido se encuentra compartido con la pleura visceral del lóbulo adyacente, situándose en el 90% de las ocasiones en el segmento basal posterior del lóbulo inferior izquierdo. Su drenaje venoso se realiza habitualmente hacia las venas pulmonares, estableciendo un shunt de izquierda a izquierda. Clínicamente, suele diagnosticarse de forma más tardía, frecuentemente en la edad escolar o adulta, manifestándose como neumonías de repetición en la misma ubicación exacta. Esto ocurre porque las bacterias acceden al tejido secuestrado desde el pulmón sano a través de los poros de Kohn, pero al carecer de drenaje mucociliar normal, la infección se perpetúa. En casos graves, la inflamación crónica puede erosionar la arteria sistémica de alta presión hacia el árbol bronquial, provocando una hemoptisis masiva.
Por otro lado, el Secuestro Extralobar (SEL) representa entre el 15% y 25% de los casos. A diferencia del anterior, posee su propia envoltura pleural independiente, lo que lo separa físicamente del resto del pulmón. Su drenaje venoso es sistémico, dirigiéndose hacia la vena ácigos, hemiácigos, vena cava inferior o incluso el sistema portal, lo que genera un shunt de izquierda a derecha. Esta comunicación puede derivar en una insuficiencia cardíaca congestiva de alto gasto en neonatos si el secuestro es de gran volumen. El SEL se asocia con alta frecuencia (hasta un 60%) a otras malformaciones, siendo la hernia diafragmática congénita la más común, seguida de defectos cardíacos y duplicaciones del intestino anterior. Debido a su envoltura pleural propia, raramente se infecta y suele detectarse en el periodo neonatal o prenatal.
El diagnóstico del SP ha evolucionado significativamente con la mejora de las técnicas no invasivas. En la etapa prenatal, la ecografía de segundo trimestre permite detectar entre el 60% y 70% de los SEL, presentándose como una masa ecogénica homogénea. La aplicación del Doppler color es obligatoria y diagnóstica al identificar el flujo sanguíneo procedente de la aorta, lo que permite diferenciarlo de una malformación adenomatoidea quística (MCVAC).
En el paciente posnatal, la Angio-Tomografía Computarizada (Angio-TC) con contraste es el estándar de oro (Gold Standard). Esta técnica permite un mapeo vascular tridimensional preciso para identificar el origen, trayecto y calibre del vaso aberrante. Es vital considerar que el 15% de los pacientes presentan múltiples vasos nutricios, información crucial para evitar accidentes quirúrgicos. La Resonancia Magnética (RM) se valora especialmente en pediatría por la ausencia de radiación, aunque ofrece una menor resolución espacial para vasos muy pequeños. La arteriografía convencional ha quedado reservada casi exclusivamente para casos donde se planea una embolización arterial como puente quirúrgico o tratamiento definitivo en pacientes de muy alto riesgo.
Existe un consenso claro sobre el tratamiento definitivo mediante resección quirúrgica en pacientes sintomáticos (infecciones, hemoptisis o insuficiencia cardíaca). En casos asintomáticos, aunque se ha debatido el manejo conservador, la mayoría de los expertos recomiendan la resección electiva para evitar complicaciones futuras. El abordaje de elección en centros con experiencia es la cirugía toracoscópica asistida por video (VATS), por reducir el tiempo de hospitalización y el dolor postoperatorio.
El paso técnico más crítico y peligroso de la intervención es la identificación y control del vaso sistémico aberrante. Al transportar sangre a presiones sistémicas, su avulsión inadvertida o una ligadura insegura pueden provocar una hemorragia fatal, con el riesgo añadido de que el cabo arterial se retraiga hacia el mediastino o el abdomen, dificultando su recuperación. En el caso del SIL, se debe priorizar la segmentectomía anatómica siempre que sea técnicamente factible para preservar parénquima sano, aunque la lobectomía sigue siendo el estándar si la lesión es extensa. Para el SEL, el tratamiento suele ser una exéresis simple (secuestrectomía).
Los resultados postoperatorios son generalmente excelentes, con una mortalidad baja y una tasa de complicaciones mayores inferior al 5% en cirugías electivas. El pronóstico a largo plazo es favorable, con la resolución completa de los síntomas y un desarrollo pulmonar normal en la mayoría de los casos pediátricos.
