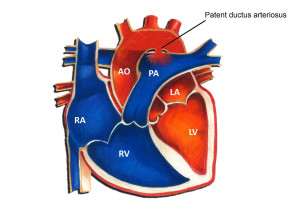
El ductus arterioso persistente continúa siendo una de las condiciones cardíacas congénitas más prevalentes en las unidades de neonatología.
Para comprender su impacto, es esencial recordar la fisiología fetal, donde este conducto cumple la función vital de desviar la sangre desde la arteria pulmonar hacia la aorta, permitiendo que el flujo sanguíneo evite los pulmones no ventilados. En condiciones normales, el aumento de oxígeno y la caída de la prostaglandina E2 tras el nacimiento sellan este vaso. Sin embargo, en los recién nacidos prematuros, la inmadurez pulmonar y un metabolismo ineficiente de las prostaglandinas mantienen el ductus, con una incidencia que supera el 90% en neonatos de 24 semanas de gestación.
Desde una perspectiva hemodinámica, el escenario cambia drásticamente en la vida posnatal. Al caer la resistencia vascular pulmonar, la dirección del flujo se invierte, generando un cortocircuito de izquierda a derecha. Esta alteración provoca una hipercirculación pulmonar y una sobrecarga de volumen en las cavidades izquierdas del corazón.
Los lactantes afectados suelen presentar síntomas de insuficiencia cardíaca congestiva, caracterizados por taquipnea, diaforesis durante las tomas y un escaso progreso ponderal debido al excesivo gasto calórico.
Clínicamente, el hallazgo patognomónico es el soplo continuo en maquinaria en el borde esternal superior izquierdo, acompañado de pulsos periféricos saltones y un precordio hiperdinámico, aunque es vital recordar que en prematuros este soplo puede estar ausente a pesar de existir una repercusión hemodinámica significativa.
El diagnóstico se ha refinado gracias a la ecocardiografía, que se mantiene como el estándar de oro para visualizar el conducto y evaluar su impacto estructural. Herramientas complementarias como la radiografía de tórax, que muestra cardiomegalia e hiperflujo pulmonar, y la medición del péptido natriurético tipo b, ayudan a cuantificar el estrés miocárdico.
Uno de los cambios actuales es la consolidación del manejo conservador o expectante como el enfoque predeterminado de primera línea. Se ha demostrado que el tratamiento rutinario muy precoz (antes de las 72 horas) no mejora los resultados clínicos a largo plazo. Por ello, se recomienda un soporte inicial basado en la optimización de la ventilación y una restricción hídrica juiciosa que no supere los 130 ml/kg/día a partir del tercer día, fomentando así el cierre espontáneo. Asimismo, el tratamiento profiláctico, que antes se consideraba en algunos centros, queda ahora firmemente desaconsejado por la falta de beneficios claros.
En los casos donde hay repercusión hemodinámica y persiste más allá de las dos primeras semanas, la farmacología actual posiciona al ibuprofeno como el tratamiento de elección por encima de la indometacina. Esta preferencia se debe a que el ibuprofeno presenta un menor riesgo de enterocolitis necrosante y menores efectos adversos sobre la función renal y el flujo sanguíneo cerebral.
El paracetamol (acetaminofén) se ha consolidado como una alternativa valiosa, con tasas de éxito de entre el 69% y el 80%, siendo la opción predilecta cuando existen contraindicaciones para los inhibidores de la ciclooxigenasa, como sangrado activo o trombocitopenia.
Para los pacientes que no responden al tratamiento médico, el campo de la cardiología intervencionista ha experimentado avances revolucionarios. El cierre transcatéter (percutáneo) ha desplazado significativamente a la cirugía tradicional. Un hito fundamental es la reducción del umbral de peso para el uso de dispositivos como el piccolo occluder, que ahora cuenta con perfiles de seguridad comprobados en prematuros con un peso igual o superior a 700 gramos, eliminando la antigua barrera de los 6 kilogramos.
Esto ha provocado que la ligadura quirúrgica quede relegada a una última opción, reservada para casos donde el intervencionismo no es técnicamente factible o ha fallado.
El pronóstico tras un cierre exitoso es excelente, permitiendo una esperanza de vida normal y la recuperación de las dimensiones cardíacas.
Sin embargo, la comunidad médica enfatiza que aún persiste cierta incertidumbre en casos límite. El mensaje central es que la gestión debe ser individualizada, huyendo de intervenciones agresivas innecesarias y favoreciendo la maduración natural del neonato siempre que la estabilidad hemodinámica lo permita.
