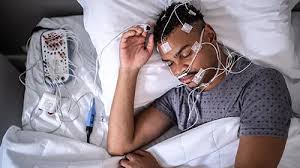
El IAH es un promedio arbitrario que a menudo oculta problemas graves de fragmentación del sueño y esfuerzo respiratorio. Para un diagnóstico profundo, el estándar de oro es la polisomnografía en laboratorio, aunque hoy también contamos con la psg domiciliaria que mide lo esencial en casa, o la actigrafía y wearables para monitorizar el movimiento y el ritmo circadiano durante días o semanas.
Para entender realmente lo que ocurre durante la noche, debemos ir más allá del promedio y analizar parámetros como la actividad cerebral para identificar las fases del sueño, el movimiento ocular para distinguir entre rem y nrem, y la actividad muscular para evaluar el tono y los movimientos.
Es vital analizar el índice de distrés respiratorio, el cual incluye las micro-excitaciones cerebrales causadas por el esfuerzo al respirar, conocidas como reras. Muchos pacientes sufren del síndrome de resistencia de la vía aérea superior, donde el flujo aéreo está limitado como si se intentara respirar a través de un sorbete estrecho. En estos casos, el paciente no deja de respirar por completo —por lo que su iah es bajo—, pero su cuerpo trabaja con una intensidad extenuante, lo que impide un descanso real y provoca agotamiento profundo.
Otro factor crítico que suele ignorarse es la posición corporal. Es fundamental desglosar el comportamiento respiratorio según el sensor de postura, diferenciando el IAH en posición supina frente a la lateral. Es muy frecuente encontrar personas cuyo promedio general es normal (por ejemplo, un 4.8), pero que al dormir boca arriba alcanzan un índice de 40. Al diluirse estos eventos entre las horas que pasaron de lado, el diagnóstico desaparece de los papeles, aunque el daño cerebral y cardíaco por la falta de oxígeno sea real. En estos casos, una terapia posicional o el uso de una vídeo-psg para detectar movimientos anómalos o parasomnias podría ser más revelador que un simple número estadístico.
La fase del sueño también determina la precisión del diagnóstico. Durante el sueño rem, los músculos pierden el tono para evitar que actuemos lo que soñamos. Si un paciente tiene apnea severa únicamente en esta fase, su promedio general parecerá inofensivo, pero estará perdiendo la parte más restauradora de su descanso, lo que explica la niebla mental y pérdida de memoria. Asimismo, debemos dejar de obsesionarnos con el nivel más bajo de oxígeno o nadir captado por el oxímetro de pulso y empezar a medir la carga hipóxica total. Pasar veinte minutos por noche en hipoxia es una agresión seria que afecta la frecuencia cardíaca y la variabilidad hrv. Si a esto sumamos la presencia de respiración paradójica, entenderemos por qué el paciente despierta con el corazón acelerado y ansiedad, por una descarga de adrenalina que impide retomar el sueño.
El futuro del diagnóstico es prometedor con los nuevos biomarcadores, que integrarán la temperatura cutánea, mediciones avanzadas de hrv e inteligencia artificial para la detección de fases. Para casos específicos de narcolepsia o hipersomnia, el mslt / tim (test de somnolencia diurna) sigue siendo la herramienta clave. En conclusión, un estudio del sueño no es solo una hoja con un número final, sino un mapa complejo que incluye desde el análisis de los ronquidos hasta la actividad electrofisiológica.
