El Enfisema Lobar Congénito es una malformación pulmonar congénita poco frecuente. Su incidencia afecta aproximadamente de 1 en 20.000 a 1 en 30.000 nacidos vivos.
Esta condición presenta una fuerte predominancia masculina, con una proporción hombre-mujer de 3:1. Aunque un 33% de los casos cursa con síntomas nada más nacer, un aplastante 95% desarrolla los síntomas antes de llegar a los 6 meses de edad, lo que lo convierte en un desafío diagnóstico y terapéutico crucial durante la primera infancia.
A nivel clínico, se caracteriza por una tríada clásica de síntomas: un distrés respiratorio que progresa con el tiempo, cianosis (coloración azulada debida a la falta de oxígeno) y una notable dificultad para alimentarse, lo que a menudo provoca un retraso en el crecimiento o fallo de medro. Durante el examen físico, hay una expansión asimétrica del pecho. Al percutir la zona, el lado afectado emitirá un sonido de hiperresonancia, similar a golpear un globo lleno de aire, y al auscultar con el estetoscopio, los ruidos respiratorios estarán disminuidos o totalmente ausentes.
El mecanismo subyacente que provoca todo esto es el llamado “efecto de válvula de bola”. Al inspirar, el aire entra normalmente al pulmón porque las vías se ensanchan; sin embargo, debido a un cartílago bronquial débil o defectuoso, la vía colapsa al espirar, dejando el aire atrapado sin que exista destrucción de los alvéolos.
En cuanto a su distribución anatómica, el lóbulo superior izquierdo es el más afectado (43% de los casos), seguido del lóbulo medio derecho (32%) y el superior derecho (21%). Es importante destacar que los lóbulos inferiores se afectan en menos del 2% de los casos. Respecto a sus causas, el 50% de los casos son idiopáticos (de origen desconocido), un 25% se debe a un cartílago bronquial ausente o débil, y el otro 25% es provocado por causas externas, como vasos anómalos que comprimen la vía.
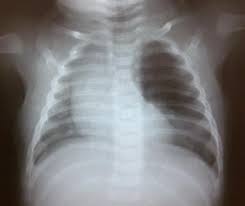
Para llegar a un diagnóstico preciso, la radiografía de tórax inicial es fundamental. En ella se observa un lóbulo hiperinsuflado e hiperlúcido (muy oscuro por la acumulación de aire) que empuja la tráquea y el corazón hacia el lado sano, provocando desviación mediastínica. Un detalle clave es que mantiene marcas vasculares finas, lo que es vital para diferenciarlo rápidamente de un neumotórax a tensión, una emergencia mortal que no presenta ninguna marca vascular en la placa.
No obstante, el estándar de oro para confirmar el diagnóstico es la Tomografía Computarizada (TAC) con contraste intravenoso, ya que permite ver las estructuras vasculares y descartar compresiones externas. Además, debido a que un 20% de los pacientes presenta defectos cardíacos congénitos concurrentes, es estrictamente obligatorio realizar un ecocardiograma antes de cualquier paso por el quirófano.
El abordaje médico depende de la gravedad. En bebés con síntomas leves o moderados, saturación por encima del 94% y peso normal, se recomienda un manejo conservador con observación estrecha. Sin embargo, el tratamiento quirúrgico de elección para el enfisema sintomático es la lobectomía.
Aquí, las consideraciones anestésicas son un punto crítico: al intubar al bebé, el uso de ventilación con presión positiva es extremadamente peligroso. Meter aire a presión agrava el “efecto válvula”, inflando el lóbulo aún más y pudiendo comprimir súbitamente el corazón, causando un colapso cardiovascular. El manejo ideal exige mantener la ventilación espontánea hasta que el cirujano abra el tórax y la presión se libere de forma natural.
En cuanto a las técnicas quirúrgicas, clásicamente se ha utilizado la toracotomía posterolateral con técnica preservadora de músculo, diseñada para no cortar los grandes músculos de la espalda y prevenir así deformidades torácicas o escoliosis en el futuro. Actualmente, en centros especializados, la cirugía toracoscópica asistida por video (VATS) es el abordaje mínimamente invasivo de elección, ofreciendo menor dolor, cicatrices invisibles y el alta hospitalaria en apenas 2 a 4 días. Un paso innegociable durante la cirugía es el orden de ligadura de los vasos: 1º la arteria pulmonar, 2º la vena pulmonar y 3º el bronquio. Hacerlo al revés provocaría una congestión masiva y un sangrado catastrófico.
A pesar de que la tasa de éxito quirúrgico es superior al 99%, existen riesgos que requieren monitorización. Las complicaciones postoperatorias más temidas incluyen la fuga aérea prolongada (fístula broncopleural), además de atelectasias (colapso temporal) en los lóbulos adyacentes, neumotórax residual o infecciones como la neumonía. Por otro lado, si se opta por el manejo conservador, los riesgos incluyen infecciones respiratorias de repetición, reagudizaciones severas ante virus comunes (como el VRS) y un fallo de medro continuo por el desgaste calórico que sufre el bebé al intentar respirar.
Finalmente, la evolución a largo plazo nos muestra la maravillosa capacidad de adaptación del cuerpo infantil. El pronóstico es excelente gracias a un fenómeno conocido como crecimiento pulmonar compensatorio por hiperplasia alveolar. Como los pulmones de un bebé siguen creando alvéolos nuevos hasta los 6 u 8 años de edad, el tejido pulmonar sano no solo se expande para llenar el hueco del lóbulo extirpado, sino que genera nuevas unidades alveolares, recuperando una capacidad pulmonar casi normal. Las espirometrías en la adolescencia suelen mostrar una función pulmonar normal, y solo un 15-20% de los casos presenta un patrón obstructivo leve o hiperreactividad bronquial que apenas interfiere con su día a día. En los casos muy leves tratados de forma conservadora, a medida que el niño crece, el cartílago bronquial madura y se vuelve rígido, haciendo que el “efecto válvula” desaparezca por sí solo.
La conclusión es inmensamente esperanzadora: la gran mayoría de estos niños llevan una vida completamente normal, activa y sin ninguna restricción para realizar deportes de alta intensidad.
