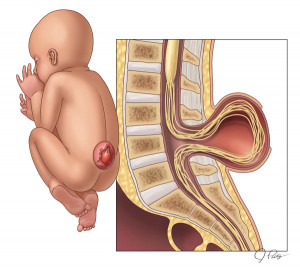
La espina bífida se posiciona como uno de los defectos del tubo neural más frecuentes.
Su variante más severa, el mielomeningocele, representa el 80% de los casos y se identifica por una protrusión sacular en la espalda del neonato que contiene meninges y elementos neurales.
Esta condición constituye una emergencia neuroquirúrgica que requiere intervención en las primeras 24 a 48 horas de vida para mitigar el riesgo de infecciones graves como la meningitis y evitar un mayor deterioro neurológico.
En contraste, la espina bífida oculta suele pasar desapercibida, aunque puede manifestarse mediante marcadores cutáneos sutiles como mechones de pelo, hemangiomas o decoloración lumbar, hallazgos que obligan a realizar estudios de imagen para descartar una médula anclada.
Desde la perspectiva fisiopatológica, este defecto ocurre tempranamente durante el desarrollo embrionario, específicamente entre los días 21 y 28 de gestación, a menudo antes de que se confirme el embarazo.
La deficiencia de folato es el principal factor de riesgo modificable identificado hasta la fecha. Por ello, la suplementación periconcepcional con ácido fólico es la estrategia preventiva más eficaz, logrando reducir hasta un 70% la aparición de estos defectos. Las recomendaciones actuales estipulan una dosis de 400 microgramos diarios para mujeres de riesgo promedio y 4 miligramos para aquellas con antecedentes previos, iniciando el tratamiento idealmente tres meses antes de la concepción.
El diagnóstico prenatal ha avanzado significativamente mediante el tamizaje de la alfa-fetoproteína en suero materno durante la semana 16, seguido de una ecografía anatómica detallada capaz de detectar el 95% de los casos abiertos.
Tras el nacimiento, la ecografía craneal es la modalidad de elección para monitorizar la hidrocefalia, una complicación que afecta al 70-90% de los niños con mielomeningocele. Cuando se presenta una dilatación ventricular progresiva, el tratamiento estándar sigue siendo la derivación ventriculoperitoneal, aunque en casos seleccionados se opta por la ventriculostomía endoscópica del tercer ventrículo.
Las complicaciones sistémicas de la espina bífida son de carácter crónico y multisistémico. La disfunción de la vejiga y el intestino neurogénico es casi universal, lo que exige un manejo urológico temprano mediante cateterización intermitente limpia para reducir las presiones intravesicales y prevenir el reflujo vesicoureteral, causa principal de daño renal permanente.
En el ámbito ortopédico, el desequilibrio muscular y la movilidad reducida derivan con frecuencia en pie equinovaro, displasia de cadera y escoliosis. Asimismo, la malformación de Chiari tipo II, presente en casi el 90% de los pacientes, requiere una vigilancia estrecha ante síntomas de alarma como estridor o apnea, que indican compresión del tronco encefálico y una posible emergencia neuroquirúrgica.
La reparación prenatal de la espina bífida abierta se ha consolidado como el tratamiento de elección, ya que intervenir al feto en el vientre materno disminuye drásticamente las complicaciones físicas y cognitivas futuras. Un avance destacado fue la expansión de la cirugía fetoscópica mínimamente invasiva, técnica que ofrece una reparación excelente reduciendo significativamente los riesgos quirúrgicos para la madre. Sin embargo, el hito científico más importante fue publicado en The Lancet en 2026, donde se documentó el éxito de la terapia con células madre intrauterinas. Este procedimiento combina la cirugía fetal estándar con la aplicación de un parche de células madre placentarias directamente sobre la médula expuesta, abriendo las puertas a la medicina regenerativa prenatal.
En la etapa postnatal, si bien la supervivencia en los primeros dos años de vida alcanza el 80-95%, el 75% de los pacientes presentan secuelas que demandan cuidados continuos.
El modelo de atención óptimo se basa en la clínica multidisciplinaria de espina bífida, donde especialistas en neurocirugía, urología, ortopedia y rehabilitación coordinan un plan de vida integral. Este enfoque coordinado es fundamental para asegurar una transición exitosa hacia la edad adulta, maximizando la autonomía funcional y la calidad de vida del paciente mediante recomendaciones realistas y un soporte clínico constante.
