El Síndrome de Klippel-Feil (SKF) es una anomalía congénita definida por la fusión de dos o más vértebras cervicales. Tiene impacto multisistémico y exige una vigilancia diagnóstica y preventiva rigurosa desde el nacimiento.
El origen de esta patología se remonta a las etapas más tempranas del desarrollo humano, específicamente entre las semanas 3 y 8 de la embriogénesis, cuando ocurre un fallo en la segmentación de los somitas cervicales. Investigaciones recientes gracias a la secuenciación del exoma completo (WES), han identificado mutaciones clave en los genes GDF6, GDF3 y MUX1, además de señalar factores de riesgo específicos para subtipos complejos como la fusión en sándwich.
En el ámbito clínico, aunque históricamente se ha enseñado la tríada clásica de cuello corto, implantación baja del cabello posterior y limitación del rango de movimiento cervical, la realidad es que solo el 50% de los pacientes presenta este conjunto de signos. Por lo tanto, la ausencia de esta tríada no debe descartar el diagnóstico en pacientes con sospecha clínica.
Para evaluar la gravedad y el riesgo neurológico, la clasificación de Samartzis sigue siendo la herramienta de referencia. El Tipo I se refiere a una fusión de un solo nivel, el Tipo II a una fusión multinivel contigua y el Tipo III, que es el más peligroso, a la fusión multinivel no contigua. En este último caso, los segmentos normales quedan atrapados entre bloques óseos rígidos, volviéndose hipermóviles y aumentando drásticamente el riesgo de lesión de la médula espinal incluso ante traumatismos menores.
El enfoque del profesional debe ser de “cuerpo completo”, ya que el fallo embriológico afecta a múltiples sistemas. Se estima que el 35% de los pacientes presenta anomalías renales, siendo la agenesia renal unilateral la más común, lo que obliga a realizar una ecografía renal al momento del diagnóstico. Asimismo, el 30% padece pérdida de audición, ya sea neurosensorial o conductiva, lo que requiere una evaluación audiológica formal. Otras asociaciones frecuentes incluyen la escoliosis en un 60% de los casos, la deformidad de Sprengel (elevación de la escápula) en un 30% y anomalías cardíacas como la comunicación interventricular (CIV) en el 14%.
Las complicaciones neurológicas son la principal preocupación a largo plazo. El estrés mecánico en los segmentos no fusionados puede derivar en mielopatía cervical y estenosis espinal. Una complicación crítica es la inestabilidad atlanto-axial, la cual se define en pediatría por un intervalo atlantodental mayor a 5 mm. Si se documenta esta inestabilidad, están estrictamente contraindicados los deportes de contacto, la gimnasia y el buceo. Otro fenómeno neurológico fascinante es la sincinesia o movimientos en espejo, donde el movimiento voluntario de una mano es imitado involuntariamente por la otra, debido a un cruce incompleto de las vías corticoespinales.
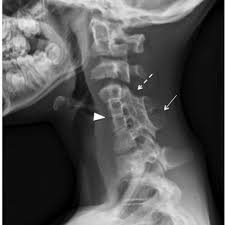
El diagnóstico por imagen ha evolucionado significativamente con el uso de la TC de alta resolución y la RM, que permiten una caracterización precisa de la médula espinal y los ligamentos. En las radiografías simples, es común observar el signo de la cintura de avispa, un estrechamiento en el nivel del disco fusionado que ayuda a confirmar la vértebra en bloque.
En cuanto al manejo, el enfoque inicial sigue siendo conservador, priorizando la fisioterapia para fortalecer la musculatura cervical y el control del dolor. No obstante, la cirugía se vuelve imperativa ante déficits neurológicos progresivos, compresión medular evidente o escoliosis severas que superen los 40 grados.
Las tendencias quirúrgicas más recientes destacan por el uso de navegación intraoperatoria sin arco en C, lo que reduce la exposición a la radiación, y la fijación occipitocervical posterior con tornillos pediculares bajo neuromonitorización constante. En adultos, se está investigando la artroplastia total de disco cervical como una opción para preservar la movilidad y prevenir la enfermedad del nivel adyacente.
Finalmente, es crucial que todo paciente y su familia reciban consejo genético y se integren en un enfoque multidisciplinar que incluya pediatras, neurocirujanos, genetistas y otorrinolaringólogos. El seguimiento periódico mediante radiografías dinámicas de flexión y extensión es la mejor herramienta para vigilar la estabilidad de la columna y garantizar una vida segura y activa para el paciente.
