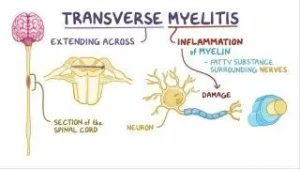
La mielitis transversa se define como una condición inflamatoria poco frecuente de la médula espinal que provoca una disfunción neurológica bilateral. Su incidencia es baja, registrándose entre 1 a 8 casos por millón de personas al año, con un pico de aparición en la edad pediátrica situado entre los 10 y 19 años.
El mecanismo subyacente de esta patología implica una desmielinización inflamatoria y daño axonal. Se trata de un proceso mediado por el sistema inmunitario que puede manifestarse de forma idiopática, cuando la causa es desconocida, o estar asociado a enfermedades previas como la esclerosis múltiple, el trastorno del espectro de la neuromielitis óptica (NMO), infecciones diversas o trastornos autoinmunes.
En cuanto al cuadro clínico, la mielitis transversa suele presentarse mediante la denominada tríada clásica, con síntomas que progresan rápidamente en un periodo de 4 horas a 21 días. Esta tríada se compone, en primer lugar, de una debilidad motora que puede manifestarse como paraparesia en las piernas o cuadriparesia en las cuatro extremidades. El segundo componente son las alteraciones sensoriales, que incluyen entumecimiento o la característica sensación de banda o cinturón alrededor del abdomen. Finalmente, la disfunción autonómica completa el cuadro, presentándose habitualmente como retención urinaria o estreñimiento.
Durante los hallazgos en el examen físico, es fundamental identificar los signos de neurona motora superior. Por debajo del nivel de la lesión, el clínico observará una hiperreflexia o aumento de los reflejos y un signo de Babinski positivo. También es vital determinar el nivel sensorial, identificando la pérdida de sensibilidad por debajo de un dermatoma específico, como podría ser el nivel T10. La localización de la lesión determinará el alcance: si es cervical, afectará a las cuatro extremidades; si es torácica, se limitará a las inferiores. Una diferencia clave diagnóstica es que la mielitis transversa se distingue del Síndrome de Guillain-Barré porque este último presenta hiporreflexia, es decir, reflejos ausentes o disminuidos, al afectar al sistema nervioso periférico.
Para el diagnóstico, la prueba de primera línea es la Resonancia Magnética (RM) con contraste. El hallazgo más típico es una hiperintensidad en T2 que abarca varios segmentos y puede mostrar una expansión de la médula. Complementariamente, la punción lumbar suele revelar pleocitosis (elevación de glóbulos blancos) y proteínas elevadas con niveles de glucosa normales. Los criterios requeridos para confirmar el diagnóstico incluyen la presencia de síntomas bilaterales, un nivel sensorial definido, evidencia clara de inflamación en la médula y la exclusión total de causas compresivas como tumores.
El tratamiento y manejo se divide en varias fases de intervención. La primera línea consiste en la administración de altas dosis de metilprednisolona intravenosa durante un periodo de 3 a 5 días. Si el paciente no muestra mejoría con los esteroides, se pasa a una segunda línea de tratamiento que incluye la Inmunoglobulina Intravenosa (IGIV) o la Plasmaféresis. Además del tratamiento farmacológico, la rehabilitación debe iniciarse lo antes posible para optimizar la recuperación. Esta debe integrar fisioterapia, terapia ocupacional y programas de manejo vesical e intestinal, evitando siempre el reposo prolongado en cama que podría resultar contraproducente.
Respecto al pronóstico y complicaciones, la evolución clínica suele seguir la regla de los tercios, donde aproximadamente un tercio de los niños logra una buena recuperación, otro tercio queda con una discapacidad moderada y el tercio restante sufre una discapacidad grave. Existen ciertos factores de mal pronóstico que el médico debe vigilar, como un inicio muy rápido de los síntomas (menos de 24 horas), la existencia de paraplejía completa al inicio y una edad del paciente menor de 5 años. En casos de recurrencia, si la mielitis transversa se asocia con neuritis óptica, existe una alta sospecha de Trastorno del Espectro de Neuromielitis Óptica (NMO), lo que requiere terapias a largo plazo con fármacos como el Rituximab para prevenir nuevos ataques.
Finalmente, el seguimiento a largo plazo resulta indispensable para el bienestar del paciente. Este seguimiento debe incluir exámenes neurológicos regulares y un apoyo psicopedagógico constante. Asimismo, es necesario realizar un monitoreo periódico mediante resonancia magnética para detectar precozmente posibles recaídas o una evolución hacia otras patologías como la esclerosis múltiple.
