Durante décadas, el trastorno por déficit de atención e hiperactividad (Tdah) se ha diagnosticado basándose en la observación de comportamientos, agrupados en las categorías de inatento, hiperactivo-impulsivo o combinado, según el manual DSM-5.
Sin embargo, la neurología y la psiquiatría avanzan hacia una comprensión más profunda, revelando que estos “tipos” clínicos son solo la punta del iceberg de una compleja realidad neurobiológica.
Nuevas investigaciones están redefiniendo el Tdah, identificando subtipos biológicos que se distinguen por disfunciones en ejes neuroanatómicos específicos: el cortical y el subcortical.
El trastorno no es un fallo global, sino una alteración en redes neuronales específicas. A nivel cortical, nos encontramos con la corteza prefrontal. Esta es responsable del control voluntario, y en ella, áreas como la corteza prefrontal dorsolateral gestionan la memoria de trabajo y la planificación, mientras que la corteza prefrontal ventrolateral funciona como el freno que inhibe las respuestas impulsivas.
Por otro lado, a nivel subcortical, reside el “motor emocional”, que gestiona los impulsos y la recompensa. Estructuras como el cuerpo estriado y el núcleo accumbens regulan los hábitos y un sistema de recompensa que, en el Tdah, a menudo muestra una sed de dopamina que conduce a la búsqueda de gratificación inmediata. A esto se suma la red neuronal por defecto, que al no “apagarse” correctamente, genera un constante ruido interno que dificulta la concentración.
Esta diversidad neurobiológica se refleja en la heterogeneidad de los pacientes, algo que clasificaciones clínicas más detalladas, como la del dr. Amen, ya habían explorado. Su modelo describe siete subtipos, desde el Tdah clásico, con su evidente hiperactividad y una menor actividad en la corteza prefrontal y el cerebelo, hasta el Tdah inatento, más silencioso y propenso a la ensoñación, que comparte un patrón neurofuncional similar. A estos se suman el Tdah con exceso de foco, donde el individuo queda atascado en pensamientos negativos por una hiperactividad en el córtex cingulado anterior; el Tdah del lóbulo temporal, asociado a irritabilidad y problemas de memoria por una actividad disminuida en dicha zona; y el Tdah límbico, que combina los síntomas del Tdah con un ánimo bajo crónico debido a una hiperactividad en el sistema límbico. Finalmente, describe el Tdah “anillo de fuego”, con una hiperactividad cerebral casi global que responde mal a los estimulantes, y el Tdah ansioso, que presenta una marcada hiperactividad en los ganglios basales.
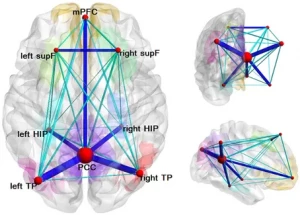
Un estudio transformador de Chen et al. (2025) publicado en Translational Psychiatry ha validado científicamente la idea de que el Tdah puede originarse por dos problemas neuroanatómicos distintos. El primer subtipo identificado presenta una falla estructural cortical. En estos pacientes, se observa un adelgazamiento de la materia gris en la corteza prefrontal. Clínicamente, este cortex al ser estructuralmente más débil, dificulta la atención y la organización. El segundo subtipo se caracteriza por una hiperconectividad subcortical. En este grupo, el problema no es la estructura de la corteza, sino un exceso de “tráfico” neuronal en los circuitos profundos. El impulso generado por las vías dopaminérgicas es tan fuerte que, simplemente, desborda cualquier intento de control cortical, lo que encaja con el fenotipo hiperactivo-impulsivo clásico.
Esta distinción abre la puerta a tratamientos personalizados de neurofeedback para fortalecer esas áreas de control. En cambio, para alguien con un perfil subcortical hiperconectado, la farmacoterapia precisa que module los niveles de dopamina sería la estrategia más directa para calmar el ruido interno y mejorar el control de los impulsos.
