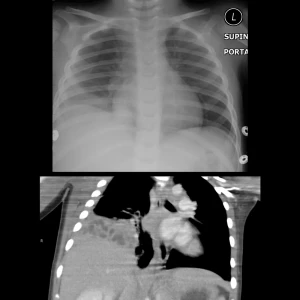
El empiema pediátrico representa una de las complicaciones más desafiantes de la neumonía bacteriana en la infancia.
Debemos sospechar esta entidad ante un paciente con neumonía que no presenta mejoría clínica tras 3 a 4 días de tratamiento antibiótico adecuado con amoxicilina, manifestando fiebre alta persistente y dificultad respiratoria progresiva. Al examen físico, la tríada clásica compuesta por matidez pétrea a la percusión, ausencia de ruidos respiratorios y desviación traqueal hacia el lado sano en derrames masivos, nos orienta de inmediato hacia la presencia de pus en el espacio pleural.
La progresión de la enfermedad atraviesa tres fases fisiopatológicas críticas que dictan la agresividad del tratamiento. Iniciamos con una etapa exudativa de líquido estéril que puede responder solo a antibióticos, seguida de una etapa fibrinopurulenta caracterizada por la invasión bacteriana y el depósito de fibrina que forma tabiques o septos, y culminamos en una etapa de organización donde los fibroblastos crean una corteza fibrosa que atrapa el pulmón, limitando su expansión. Para confirmar el diagnóstico, la toracocentesis es esencial, revelando marcadores bioquímicos de mal pronóstico como un ph inferior a 7.2, glucosa menor a 40 mg/dl y una ldh superior a 1000 ui/l. En cuanto a la imagenología, la ecografía a pie de cama es la herramienta de elección por su superioridad para detectar loculaciones, mientras que la tomografía con contraste puede mostrar el signo de la pleura dividida, confirmando el engrosamiento pleural.
El abordaje del tratamiento debe ser multidisciplinar y agresivo desde el inicio. La terapia antibiótica empírica de primera línea consiste en la combinación de ceftriaxona y vancomicina para asegurar la cobertura frente a streptococcus pneumoniae y las cepas de staphylococcus aureus resistente (MRSA). Si el derrame es significativo o presenta un ph ácido, el drenaje mediante tubo de tórax es obligatorio. Sin embargo, el pilar avanzado en la fase fibrinopurulenta es el uso de fibrinolíticos intrapleurales como la urocinasa o el TPA. Estos agentes son fundamentales porque disuelven los tabiques de fibrina que fragmentan el derrame en múltiples bolsillos, permitiendo que el tubo de tórax drene eficazmente todo el contenido purulento y evitando, en muchos casos, la necesidad de una cirugía mayor.
En casos donde el tratamiento médico y los fibrinolíticos no logran resolver el cuadro, o si el paciente se encuentra ya en una fase de organización avanzada, está indicada la cirugía toracoscópica asistida por video (VATS) para realizar un desbridamiento directo. Si existe una corteza fibrosa gruesa, puede ser necesaria una decorticación quirúrgica para liberar el parénquima pulmonar atrapado. Es vital vigilar complicaciones graves como la fístula broncopleural, que se manifiesta por un burbujeo continuo en el sistema de drenaje, o el empiema necessitans, donde la infección erosiona la pared torácica. Finalmente, el seguimiento a largo plazo debe ser riguroso; aunque la espirometría sea normal, el uso del índice de aclaramiento pulmonar (LCI) se perfila como una prueba más sensible para detectar daños residuales en las vías respiratorias pequeñas. Como perla clínica fundamental, ante cualquier neumonía que no responde al tratamiento convencional, la ecografía torácica inmediata es el paso que puede cambiar el pronóstico del niño.
