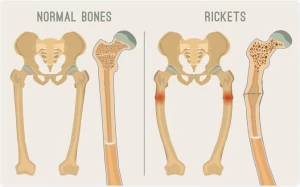
El raquitismo es un trastorno de la mineralización ósea en un esqueleto en crecimiento.
El éxito en su abordaje depende de un reconocimiento temprano de sus signos patognomónicos, los cuales varían según la edad del paciente.
En lactantes menores de dos años, uno de los hallazgos más precoces es la craneotabes, descrita como un reblandecimiento de los huesos del cráneo que evoca la sensación táctil de una pelota de ping-pong. A medida que el desarrollo óseo avanza, es común identificar el rosario raquítico, que consiste en un engrosamiento nodular palpable en las uniones costocondrales, y el surco de Harrison, una hendidura horizontal en el borde inferior del tórax provocada por la tracción del diafragma sobre las costillas debilitadas.
Una vez que el niño inicia la deambulación, la manifestación más característica es el genu verum o piernas en arco, ya que el tejido óseo reblandecido es incapaz de soportar el peso corporal. Otros indicadores clínicos incluyen el retraso en el cierre de las fontanelas, el ensanchamiento de las muñecas en su región distal, la protuberancia frontal u osteofitosis y el retraso en la erupción de las piezas dentales.
Dentro del proceso diagnóstico, se debe establecer un diagnóstico diferencial preciso para evitar confusiones con otras entidades. El raquitismo debe distinguirse claramente de la osteogénesis imperfecta, la cual se caracteriza por escleras azules y una fragilidad ósea extrema debido a defectos en el colágeno, rasgos que no pertenecen al cuadro clínico del raquitismo tradicional. Asimismo, el facultativo debe diferenciar el genu verum fisiológico, que se considera normal hasta los 18 o 24 meses de edad, de aquel patológico que persiste o se agrava después de los dos años y se acompaña de otros signos de afectación sistémica.
La comprensión de la fisiopatología y bioquímica permite clasificar la enfermedad en dos vertientes principales según el mineral deficiente. El raquitismo calcipénico, derivado de la deficiencia de vitamina D, es la forma más prevalente, asociada frecuentemente a la lactancia materna exclusiva sin suplementación o a la falta de exposición solar. En este caso, la baja absorción intestinal de calcio desencadena una hipocalcemia que eleva la PTH, generando un hiperparatiroidismo secundario que aumenta la excreción renal de fosfato. El perfil laboratorial típico revela una 25-hidroxivitamina D significativamente baja (menor a 20 ng/ml), calcio y fosfato disminuidos, y una elevación marcada tanto de la fosfatasa alcalina como de la PTH.
Por otro lado, el raquitismo fosfopénico, como el hipofosfatémico ligado al X, es causado por una pérdida renal excesiva de fosfato, generalmente mediada por un exceso de la hormona FGF23. En estos pacientes, los niveles de calcio y vitamina D suelen ser normales, pero se evidencia una hipofosfemia severa con niveles elevados de FGF23.
Para la confirmación diagnóstica, el estudio por imagen mediante la radiografía de muñeca se posiciona como la herramienta de elección. Los hallazgos radiológicos clásicos incluyen las copas metafisarias o cupping, donde la superficie de la metáfisis se vuelve cóncava, el deshilachamiento o fraying de los bordes de los huesos largos y un ensanchamiento evidente de la placa de crecimiento debido a la acumulación de matriz no mineralizada.
El manejo y tratamiento debe ajustarse a la etiología específica. En el raquitismo nutricional, se inicia una fase intensiva de seis a doce semanas con dosis elevadas de vitamina D3 o colecalciferol, acompañada de calcio oral. Tras este periodo, se establece una fase de mantenimiento de por vida para prevenir recaídas.
En contraste, el raquitismo hipofosfatémico ligado al X se trata actualmente con burosumab, un anticuerpo monoclonal que bloquea el exceso de FGF23, administrado de forma subcutánea cada dos semanas, mejorando drásticamente el pronóstico de estos pacientes.
Es crucial estar alerta ante las complicaciones neurológicas graves, ya que la hipocalcemia severa constituye una emergencia médica que pone en riesgo la vida. Esta condición puede manifestarse a través de convulsiones tónico-clónicas, tetania, espasmo carpopedal o laringoespasmo. En el electrocardiograma, se puede observar una prolongación del intervalo QT, lo que predispone a arritmias fatales. El tratamiento de urgencia requiere el uso de gluconato de calcio intravenoso bajo un estricto monitoreo cardíaco continuo.
Como perla clínica final, debe recordarse que la 25-hidroxivitamina D es el marcador más fiable para determinar las reservas corporales reales. No debe utilizarse la 1,25-dihidroxivitamina D para el diagnóstico inicial de deficiencia, ya que esta puede encontrarse en rangos normales o incluso elevados debido a la estimulación compensatoria de la PTH, lo que podría ocultar un déficit nutricional subyacente.
