La Vasculitis por Inmunoglobulina A (IgAV), anteriormente denominada Púrpura de Schönlein-Henoch, se consolida como la vasculitis sistémica más prevalente en la infancia, afectando principalmente a niños en un rango de edad de entre los tres y diez años.
Esta patología, mediada por el depósito de inmunocomplejos de IgA1 en la pared de los pequeños vasos, presenta una marcada estacionalidad con picos de incidencia en otoño e invierno, siendo frecuentemente precedida por una infección de las vías respiratorias altas. Aunque su curso suele ser autolimitado en un periodo de cuatro a seis semanas, su manejo requiere una visión estratificada según la gravedad de los síntomas y el riesgo de afectación orgánica.
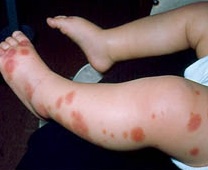
El diagnóstico es esencialmente clínico, apoyado en los criterios EULAR/PRINTO/PRES 2010, donde la presencia de púrpura palpable no trombopénica en miembros inferiores y glúteos es el requisito obligatorio. Esta se acompaña habitualmente de una tétrada clínica que incluye artritis o artralgia oligoarticular —con predilección por rodillas y tobillos—, dolor abdominal cólico que puede derivar en invaginación o melenas, y la temida nefritis por IgA. En el laboratorio, es fundamental confirmar que las plaquetas son normales para descartar una púrpura trombocitopénica, pudiendo encontrarse una elevación de la IgA sérica en aproximadamente el 50% de los pacientes.
En los casos de presentación leve, el tratamiento se basa en medidas generales de soporte. El reposo relativo, una hidratación adecuada y la elevación de las extremidades para reducir la púrpura gravitacional son pilares fundamentales. Para el manejo del dolor articular, los antiinflamatorios no esteroideos (AINE), como el ibuprofeno a dosis de 10 mg/kg cada 8 horas, resultan altamente eficaces, siempre que se haya descartado previamente un daño renal significativo. Es imperativo evitar el uso de ácido acetilsalicílico en estos pacientes. Por otro lado, los corticoides como la prednisona (1-2 mg/kg/día) se reservan para casos con afectación gastrointestinal severa, edema escrotal o manifestaciones sistémicas importantes, con una pauta descendente progresiva durante dos a cuatro semanas. Es un punto crítico recordar que, aunque los corticoides reducen la duración del dolor, no han demostrado prevenir ni modificar la evolución de la nefritis.
El manejo de la nefritis por IgA requiere un enfoque escalonado basado en la biopsia renal y el grado de proteinuria. Para las clases histológicas más leves (I-II) con proteinuria leve, se suele optar por el bloqueo del sistema renina-angiotensina mediante IECA o ARA-II y un seguimiento estrecho. Sin embargo, ante una proliferación mesangial o focal (clases III-IV), el tratamiento se intensifica con pulsos de metilprednisolona intravenosa seguidos de prednisona oral, asociados frecuentemente a agentes como el micofenolato mofetilo o la azatioprina. En los escenarios de síndrome nefrótico refractario (clase V), se debe considerar el uso de fármacos de mayor toxicidad como la ciclofosfamida o el rituximab, lo que hace obligatoria la derivación a nefrología pediátrica.
Más allá de la tétrada clásica, el clínico debe estar alerta ante manifestaciones especiales. La invaginación intestinal es la causa más frecuente de abdomen agudo en esta vasculitis, siendo predominantemente de tipo íleo-ileal, lo que la diferencia de la invaginación idiopática habitual. Otras complicaciones, aunque infrecuentes (menos del 1%), incluyen la afectación del sistema nervioso central con convulsiones o encefalopatía, la orquitis o edema escrotal que requiere diagnóstico diferencial con la torsión testicular, y la hemorragia pulmonar, una emergencia que exige inmunosupresión intensiva en unidades de cuidados críticos.
El pronóstico a largo plazo está condicionado casi exclusivamente por la afectación renal, la cual evoluciona a enfermedad renal crónica terminal en menos del 5% de los casos. No obstante, dada la posibilidad de recurrencias en un 30% de los pacientes y el riesgo de una evolución silente hacia la nefropatía crónica, es obligatorio realizar un seguimiento con tensión arterial y sedimento urinario durante al menos doce meses tras el episodio agudo. Las señales de alarma que deben motivar una derivación inmediata incluyen la aparición de hipertensión arterial, proteinuria de rango nefrótico o un deterioro agudo de la función renal. Finalmente, el uso de terapias inmunosupresoras prolongadas obliga a vigilar efectos secundarios como la hiperglucemia y el síndrome de Cushing por corticoides, o la leucopenia y hepatotoxicidad asociadas a los ahorradores de esteroides, asegurando siempre que la intensidad del tratamiento sea proporcional a la gravedad de la afectación orgánica.
