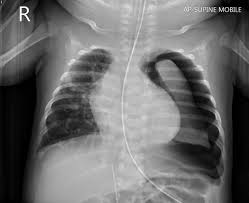
El neumotórax en pediatría representa un desafío clínico que exige una alta sospecha diagnóstica y una intervención precisa. Esta patología, caracterizada por la acumulación de aire en el espacio pleural que provoca el colapso del parénquima pulmonar, suele presentarse bajo tres escenarios críticos. El neumotórax espontáneo primario (nep) es el más común en adolescentes varones de complexión asténica, frecuentemente debido a la ruptura de bullas apicales. Por otro lado, el neumotórax espontáneo secundario surge como complicación de enfermedades preexistentes como el asma o la fibrosis quística, donde el barotrauma por tos severa puede ser el detonante. Finalmente, el neumotórax a tensión constituye una emergencia vital que cursa con una tríada clásica de hipotensión, desviación traqueal contralateral y ausencia de ruidos respiratorios, lo que requiere una acción inmediata para evitar un choque obstructivo.
El paradigma del diagnóstico ha evolucionado de forma significativa. Aunque la radiografía de tórax sigue siendo el estándar inicial, el ultrasonido pulmonar a pie de cama (pocus) ha demostrado ser superior en la detección de neumotórax pequeños, especialmente frente a la radiografía en decúbito supino. El hallazgo del punto pulmonar mediante ecografía es un signo 100% específico, representando la frontera exacta entre el pulmón normal y el área colapsada. En casos de recurrencia, la tomografía computarizada se vuelve esencial, pero no de forma rutinaria en el primer episodio, reservándose principalmente para la planificación de la evaluación prequirúrgica.
Ahondando en el tratamiento, la estrategia se define por el tamaño del colapso y el estado hemodinámico. En pacientes estables con un neumotórax pequeño (menor a 2 cm en el hilio), el pilar es la observación acompañada de oxigenoterapia al 100%. Este enfoque utiliza el efecto de lavado de nitrógeno, que reduce la presión parcial de este gas en los capilares, creando un gradiente que permite reabsorber el aire pleural hasta cuatro veces más rápido que en condiciones normales. Si el paciente presenta inestabilidad o signos de tensión, la descompresión inmediata con aguja en el segundo espacio intercostal, línea media clavicular, es obligatoria y no debe retrasarse por la obtención de imágenes.
Para neumotórax de gran tamaño o sintomáticos, el uso del tubo de tórax es la medida estándar. No obstante, cuando existe una fuga de aire persistente por más de 48 a 72 horas, recurrencia del episodio o presentación bilateral, la indicación es la cirugía mediante vats (cirugía toracoscópica asistida por video) acompañada de pleurodesis. Este procedimiento busca sellar el espacio pleural y tratar las bullas para minimizar el riesgo de nuevos eventos. Es fundamental que, ante cuadros recurrentes, el clínico descarte enfermedades sistémicas del tejido conectivo como el síndrome de Marfan o Ehlers-Danlos, especialmente si se detectan signos como hipermovilidad articular o piel hiperextensible.
