La aparición súbita de una asimetría facial en un niño suele generar una gran alarma en los padres. Este cuadro clínico, que se manifiesta con la incapacidad de cerrar un ojo o la caída de la comisura labial, requiere un enfoque diagnóstico preciso para diferenciar entre condiciones benignas y patologías que exigen una intervención inmediata. La Parálisis de Bell se sitúa como la causa más frecuente de parálisis facial aguda en pediatría, representando un alto porcentaje de los casos. Se considera una condición idiopática de inicio brusco y unilateral que, en aproximadamente el 60% de los pacientes, viene precedida por un pródromo viral.
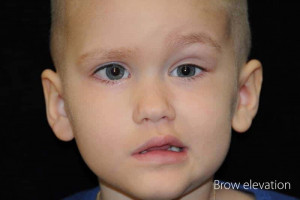
Un aspecto fundamental en la evaluación inicial es determinar si la lesión es de origen central o periférico. Para lograrlo, la clave diagnóstica reside en la frente del paciente. En una parálisis facial periférica, se ve afectada toda la hemicara, incluyendo la incapacidad para arrugar la frente. Por el contrario, si observamos que el movimiento de la frente está preservado, debemos sospechar una lesión central o de motoneurona superior, ya que la parte superior del rostro recibe inervación bilateral de la corteza cerebral. Esta distinción es crítica, pues una parálisis central obliga a realizar estudios de imagen urgentes para descartar patología intracraneal o del tronco encefálico.
No podemos hablar de parálisis facial pediátrica sin mencionar la enfermedad de Lyme, especialmente en regiones endémicas durante los meses de verano y otoño. Hasta un 40% de los niños con Lyme desarrollan parálisis facial, a menudo acompañada de la tríada clásica de eritema migratorio, antecedentes de picadura de garrapata y cefaleas migratorias. En estos escenarios, la serología es la prueba de primera línea y el tratamiento cambia radicalmente, sustituyendo o complementando los esteroides con antibióticos específicos como la Amoxicilina para menores de 8 años o la Doxiciclina en niños mayores.
Desde el punto de vista de la fisiopatología, la teoría más aceptada sugiere que la Parálisis de Bell es el resultado de la reactivación del Virus del Herpes Simple tipo 1 (VHS-1). Esta reactivación desencadena un proceso de inflamación y edema en el nervio facial, el cual, al encontrarse dentro del estrecho canal facial óseo, sufre una compresión mecánica. Dicha compresión deriva en isquemia y desmielinización, lo que interrumpe la conducción nerviosa. Para cuantificar la gravedad de esta afectación, se utiliza la escala de House-Brackman, que gradúa la función desde la normalidad hasta el grado 6, que representa una parálisis total y ausencia de tono muscular.
En cuanto al manejo terapéutico, la evidencia actual respalda el uso temprano de corticosteroides como la Prednisolona oral, siempre que se inicie dentro de las primeras 72 horas desde el comienzo de los síntomas. La dosis recomendada es de 1 mg/kg al día durante un periodo de 7 a 10 días. El objetivo de este tratamiento es reducir la inflamación del nervio lo antes posible para minimizar las secuelas a largo plazo. Aunque el uso de antivirales como el aciclovir es común, su eficacia en niños no cuenta con un respaldo tan sólido como en la población adulta, reservándose generalmente para casos severos o sospecha clara de infección herpética.
Un pilar del tratamiento que nunca debe subestimarse es la protección ocular. La incapacidad para cerrar el párpado expone la córnea a la sequedad y a posibles traumatismos, lo que puede derivar en úlceras o pérdida de visión. Es imperativo el uso de lágrimas artificiales durante el día y la aplicación de ungüento lubricante con oclusión del ojo mediante cinta o parche durante la noche. Estas medidas preventivas deben mantenerse de forma estricta hasta que el niño recupere la capacidad de parpadeo voluntario y el cierre palpebral completo.
Afortunadamente, el pronóstico en la edad pediátrica es excepcionalmente favorable, con una tasa de recuperación completa de entre el 85% y el 90%, superando las estadísticas de los adultos. El factor clínico que mejor predice un desenlace exitoso es la aparición de signos de mejoría dentro de las primeras 3 semanas. Si bien pueden aparecer complicaciones como la sincinesia —movimientos involuntarios coordinados de forma anómala— o estrés psicológico derivado del impacto estético, la mayoría de los niños retoman su vida normal sin secuelas funcionales, siempre que el diagnóstico y el soporte inicial hayan sido los adecuados.
