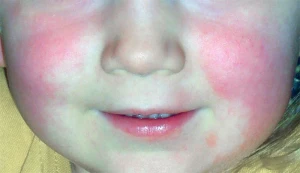
Niño de 6 años presenta fiebre de 38,9 °C, odinofagia intensa y exantema de textura áspera en tronco y extremidades desde hace 24 horas. A la exploración: faringe hiperémica con exudado amigdalar, palidez perioral y adenopatías cervicales anteriores dolorosas de 1–2 cm.
Fisiopatología
La escarlatina es una infección causada por Streptococcus pyogenes (estreptococo del grupo A, EGA), caracterizada por un exantema eritematoso difuso de textura similar al papel de lija. Su mecanismo central es la producción de exotoxinas pirógenas estreptocócicas (SPE-A, SPE-B y SPE-C), que actúan como superantígenos.
Estos superantígenos se unen de forma no específica al complejo MHC-II y al receptor TCR de los linfocitos T, desencadenando una activación policlonal masiva que puede implicar hasta el 20–30% del repertorio de células T circulantes. El resultado es una tormenta de citocinas (IL-2, TNF-α, IFN-γ) que produce vasodilatación cutánea difusa, hiperpermeabilidad capilar y el exantema característico.
- Toxinas implicadas: Spe-a, spe-b, spe-c
- Mecanismo principal: Superantígeno → activación t policlonal
La menor incidencia en menores de 3 años se explica por la presencia de anticuerpos maternos y la escasa exposición previa a los serotipos circulantes. La estacionalidad muestra picos en invierno y primavera en climas templados, en consonancia con la epidemiología general de la faringoamigdalitis estreptocócica.
El período prodrómico (fiebre, vómitos, cefalea, odinofagia) precede al exantema en 1–2 días. La lengua evoluciona de forma característica: inicialmente presenta un revestimiento blanquecino con papilas eritematosas prominentes (“fresa blanca”), que al cabo de 3–5 días descama y expone una lengua roja brillante con papilas engrosadas (“fresa roja”). La descamación cutánea (desquamation) se inicia en cara y orejas entre los días 5–10 del exantema, progresando hacia el tronco, manos y pies, donde puede ser laminillar o “en guante”.
Diagnóstico diferencial
El diagnóstico diferencial de la escarlatina incluye otras causas de exantema febril con afectación faríngea o cutánea difusa. La siguiente tabla resume los elementos clave para la distinción:
Escarlatina está causada por el estreptococo del grupo A (EGA/SPE), presenta un exantema eritematoso de textura similar al papel de lija, con palidez perioral (signo de Filatov), sin afectación palmo-plantar, con lengua en fresa, líneas de Pastia en pliegues, sin riesgo de aneurismas coronarios, y el test rápido de EGA es positivo.
Enfermedad de Kawasaki tiene un agente desconocido (vasculitis), con exantema polimorfo o eritrodermia, sin palidez perioral, con eritema y edema indurado en palmas y plantas, lengua en fresa presente, sin líneas de Pastia, y existe riesgo de aneurismas coronarios. El test de EGA es negativo.
Síndrome de mano-pie-boca está causado por enterovirus (EV71, CVA16), con exantema vesicular palmo-plantar, sin palidez perioral, con vesículas en palmas y plantas, sin lengua en fresa ni líneas de Pastia, sin afectación coronaria, y test de EGA negativo.
Rubéola está causada por el virus de la rubéola, con exantema maculopapular de distribución cefalocaudal, sin palidez perioral, sin afectación palmo-plantar, sin lengua en fresa ni líneas de Pastia, sin afectación coronaria, y test de EGA negativo.
Escarlatina vs. Kawasaki
La distribución del exantema es el elemento diferenciador más fiable: en la escarlatina, las palmas y plantas quedan respetadas. En la enfermedad de Kawasaki presentan eritema y edema indurado. Ambas comparten lengua en fresa y adenopatías cervicales, lo que dificulta la distinción en fases tempranas.
El test de detección rápida de antígenos (RADT) es la herramienta diagnóstica de primera elección: especificidad >95%, sensibilidad 70–90%. Un resultado negativo con alta sospecha clínica debe ser confirmado con cultivo faríngeo. Los títulos de ASLO reflejan infección pasada y no tienen utilidad en el diagnóstico agudo.
Tratamiento y manejo
Antibioterapia de primera línea
El S. pyogenes mantiene sensibilidad universal a los betalactámicos. El tratamiento de elección es:
| Fármaco | Dosis | Duración | Indicación |
| Amoxicilina oral 1.ª línea | 50 mg/kg/día (máx. 1 g/día) en 2–3 tomas | 10 días | Sin alergia a penicilinas |
| Penicilina V potásica Alternativa equivalente | <27 kg: 250 mg/12 h; >27 kg: 500 mg/12 h | 10 días | Sin alergia a penicilinas |
| Bencilpenicilina benzatina IM | <27 kg: 600.000 UI; >27 kg: 1.200.000 UI (dosis única) | Única dosis | Baja adherencia prevista |
| Azitromicina oral Alergia IgE-mediada | 12 mg/kg/día (máx. 500 mg/día) | 5 días | Alergia mediada (urticaria/anafilaxia) |
| Clindamicina oral Alternativa | 20–30 mg/kg/día en 3 tomas (máx. 1,8 g/día) | 10 días | Alergia a penicilinas |
La duración de 10 días es imperativa para erradicar el EGA faríngeo y prevenir la fiebre reumática aguda, independientemente de la mejoría clínica precoz. En caso de alergia IgE-mediada a penicilinas (urticaria, angioedema, anafilaxia), deben evitarse también las cefalosporinas por riesgo de reactividad cruzada.
Tratamiento de soporte
- Antipirético/analgésico: paracetamol (15 mg/kg/dosis c/6 h) o ibuprofeno (10 mg/kg/dosis c/6–8 h)
- Hidratación oral adecuada; líquidos fríos y alimentos blandos en caso de odinofagia intensa
- Gárgaras con solución salina en niños colaboradores
- No están indicados corticosteroides sistémicos ni anestésicos tópicos con benzocaína
Criterios de exclusión escolar
El paciente puede reintegrarse al entorno escolar tras completar 24 horas de antibioterapia apropiada y presentar mejoría clínica. Debe insistirse a los cuidadores en la necesidad de completar el ciclo antibiótico completo.
Complicaciones y seguimiento
Aparecen durante o inmediatamente después del episodio agudo:
- Otitis media aguda — la más frecuente; sospechar ante otalgia y nueva fiebre en los primeros días del tratamiento
- Sinusitis aguda bacteriana
- Absceso periamigdalino o retrofaríngeo
- Mastoiditis
- Neumonía estreptocócica (infrecuente)
Complicaciones no supurativas (inmunomediadas)
Fiebre reumática aguda (FRA)
Aparece 2–3 semanas tras la infección no tratada adecuadamente. El diagnóstico se basa en los criterios de Jones modificados (2015):
Criterios mayores
- Carditis (clínica y/o subclínica)
- Poliartritis migratoria
- Corea de Sydenham
- Eritema marginatum
- Nódulos subcutáneos
Criterios menores
- Fiebre ≥38,5 °C
- PCR elevada o VSG ≥60 mm/h
- PR prolongado en ECG
- Artralgia (solo si artritis no es criterio mayor)
El diagnóstico requiere: 2 criterios mayores o 1 mayor + 2 menores, más evidencia de infección estreptocócica previa (ASLO, anti-DNasa B elevados, RADT positivo o cultivo positivo). La carditis es la manifestación que determina el pronóstico a largo plazo.
Prevención secundaria
Tras un episodio confirmado de FRA, está indicada la profilaxis secundaria prolongada con penicilina benzatina intramuscular (600.000 UI si <27 kg; 1.200.000 UI si ≥27 kg) cada 21–28 días. La duración depende de la presencia y gravedad de carditis.
Glomerulonefritis postestreptocócica (GNPE)
A diferencia de la FRA, la GNPE no se previene con antibioterapia precoz, puesto que es mediada por inmunocomplejos y no por infección bacteriana activa. Aparece 1–3 semanas tras faringoamigdalitis (o 3–6 semanas tras piodermitis estreptocócica). Se manifiesta con hematuria macroscópica, edema periorbitario, hipertensión arterial y oliguria. El pronóstico en niños es excelente, con resolución completa en más del 95% de los casos. El tratamiento es de soporte: control tensional y manejo del balance hídrico-electrolítico. Los corticosteroides no están indicados de forma rutinaria.
Nota epidemiológica
Desde 2010 se ha documentado un rebrote inesperado de escarlatina en Reino Unido, Hong Kong, Corea del Sur y China continental, con aumento de incidencia y, en algunos casos, mayor gravedad clínica. Las hipótesis contemplan la aparición de cepas con mayor producción de toxinas, cambios en la inmunidad de grupo y factores ambientales. Este dato refuerza la importancia de mantener vigilancia epidemiológica activa.
