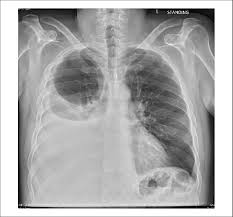
El derrame pleural no es una enfermedad sino una complicación de diversas patologías subyacentes. Reconocerlo precozmente, clasificarlo correctamente y tratarlo de forma escalonada son los pilares del manejo pediátrico.
En pediatría, la causa más frecuente es el derrame paraneumónico (asociado a neumonía bacteriana). El mecanismo es el aumento de permeabilidad capilar pleural mediado por interleucinas (IL-1, IL-6, TNF-α), produciendo un exudado. Las demás causas varían en presentación y fisiopatología:
- Pleuritis tuberculosa: presentación subaguda (semanas), predominio linfocítico, ADA >40 U/L. Puede no haber afectación pulmonar visible en la radiografía.
- Quilotórax posquirúrgico: lesión del conducto torácico, líquido lechoso, triglicéridos >110 mg/dL. Frecuente tras cirugía cardíaca (p. ej., reparación de tetralogía de Fallot).
- Hemotórax: definido por hematocrito del líquido pleural ≥50% del periférico. La causa más común en niños es el traumatismo torácico.
- Trasudado: insuficiencia cardíaca, síndrome nefrótico, hipoalbuminemia. Los capilares pleurales permanecen íntegros.
El signo más específico de derrame pleural es la matidez a la percusión. El líquido desplaza el aire alveolar y cambia el note de resonante a mate. El examinador debe percutir de zonas normales hacia la zona de sospecha para apreciar el contraste.
Otros hallazgos acompañantes:
- Disminución o abolición del murmullo vesicular sobre el derrame
- Reducción del frémito vocal táctil
- Disminución de la expansión torácica en el lado afecto
- Escoliosis antiálgica de nueva aparición: el niño adopta decúbito sobre el lado afecto (splinting) para comprimir el espacio pleural y reducir el dolor pleurítico. No confundirlo con patología vertebral primaria; resuelve con el tratamiento del derrame.
No malinterpretes la escoliosis de nueva aparición en un niño febril como problema espinal primario. Descarta siempre causa pleural o pulmonar subyacente.
La ecografía torácica a pie de cama es la primera línea. Detecta desde 50 mL de líquido (frente a ~200 mL necesarios para la radiografía), identifica loculaciones y tabiques, y guía la toracocentesis en tiempo real sin radiación ionizante.
La TC se reserva para casos inconclusos o cuando se necesitan detalles anatómicos adicionales (p. ej., complicaciones mediastínicas).
La radiografía normal no descarta derrame pleural. Si la clínica sugiere líquido (matidez, abolición del murmullo), solicita ecografía inmediatamente.
Los criterios de Light (adaptados a pediatría) clasifican el líquido como exudado si cumple al menos uno: proteínas >2,9 g/dL; ratio proteínas líquido/suero >0,5; LDH pleural/sérica >0,6. Glucosa <60 mg/dL orienta hacia derrame complicado (empiema, TB, malignidad, rotura esofágica).
| Parámetro | Quilotórax | Pseudoquilotórax | Pleuritis TB |
| Aspecto | Lechoso opaco | Lechoso | Seroso amarillento |
| Triglicéridos | >110 mg/dL | <50 mg/dL | Normal |
| Colesterol | <200 mg/dL | >200 mg/dL + cristales | Normal |
| Citología | Quilomicrones presentes | Cristales de colesterol | Linfocitosis >85% |
| Marcador clave | Triglicéridos | Colesterol + cristales | ADA >40 U/L |
Comprender la evolución en tres fases es esencial para decidir cuándo añadir fibrinolíticos y cuándo escalar a cirugía:
Fase I — Exudativa: líquido libre y fluido sin tabiques. Responde bien al drenaje simple.
Fase II — Fibrinopurulenta: depósitos de fibrina, loculaciones, líquido espeso. Indica fibrinolíticos intrapleurales.
Fase III — Organizativa: corteza fibrótica que atrapa el pulmón (peel pleural). Requiere decorticación quirúrgica.
El tratamiento completo y precoz de la fase II evita la progresión a pulmón atrapado, complicación grave que requiere cirugía mayor.
Tanto las guías BTS 2005 como IDSA 2024 recomiendan un abordaje progresivo basado en el tamaño del derrame y el estado clínico:
- Evaluación inicial + ecografía
Confirmar derrame, cuantificar, identificar loculaciones. Tomar constantes y saturación de oxígeno.
- Derrame pequeño sin compromiso respiratorio
Antibioterapia IV empírica + vigilancia estrecha. Reevaluar en 24-48 h con ecografía. No es necesaria la toracocentesis de entrada.
- Derrame moderado-grande o con distress respiratorio
Drenaje con tubo pleural guiado por ecografía + análisis del líquido. Los antibióticos solos son insuficientes: la penetración en el compartimento pleural infectado es deficiente. No demorar el drenaje.
- Loculaciones tras tubo pleural (fase II)
Fibrinolíticos intrapleurales (uroquinasa): 40.000 UI en 40 mL SF para niños ≥1 año, o 10.000 UI en 10 mL para <1 año. Administrar 2 veces/día durante 3 días (6 dosis totales) con tiempo de permanencia de 4 horas por dosis.
- Sin respuesta en 72 h → Cirugía
Decorticación videotoracoscópica (VATS). Reservada para fallo del tratamiento médico y fibrinolítico. La evidencia IDSA 2024 señala que el t-PA solo es tan eficaz como la combinación t-PA + DNasa.
La dieta de triglicéridos de cadena media (MCT) es la primera línea nutricional. Los MCT se absorben directamente a la circulación portal sin pasar por el sistema linfático, reduciendo el flujo por el conducto torácico hasta un 80% y permitiendo la cicatrización de la fístula linfática.
Debe iniciarse en las primeras 48 horas del diagnóstico. La nutrición parenteral total se reserva para casos refractarios a la dieta MCT.
