El síndrome de Wiskott-Aldrich (SWA) es una inmunodeficiencia primaria combinada de herencia recesiva ligada al cromosoma X, causada por mutaciones en el gen WAS. Este gen codifica la proteína WASP, que se expresa exclusivamente en células hematopoyéticas y actúa como regulador esencial del citoesqueleto de actina, la migración celular y la sinapsis inmunológica. Su ausencia compromete la inmunidad celular, la humoral y la hemostasia, presentando un fenotipo complejo que fue descrito originalmente en 1937 y cuya base molecular se identificó en 1994.
En cuanto a su fisiopatología, la falta de WASP impide la correcta interacción con el complejo ARP2/3, lo que bloquea la activación de linfocitos y la desgranulación de células NK. Las plaquetas en estos pacientes son estructuralmente anómalas, con un volumen plaquetario medio (VPM) muy bajo (< 5 fl) y una vida media acortada. Para estratificar la gravedad, se utiliza la puntuación de Ochs, donde los grados 1-2 corresponden a la trombocitopenia ligada al X (XLT) (forma atenuada) y los grados 3-5 al SWA clásico, con mayor riesgo de complicaciones graves.
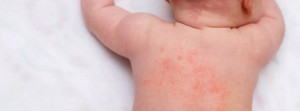
Las manifestaciones clínicas se definen por una tríada clásica. La trombocitopenia está presente desde el nacimiento con plaquetas pequeñas y riesgo de hemorragias graves, como la diarrea hemorrágica neonatal o la hemorragia intracraneal. El eccema afecta al 80% de los pacientes y suele ser severo y sobreinfectado. La inmunodeficiencia combinada provoca una respuesta deficiente a antígenos polisacarídicos e infecciones recurrentes por gérmenes encapsulados y oportunistas. Además, la autoinmunidad afecta hasta al 70% de los casos (vasculitis, anemia hemolítica) y existe un riesgo del 10% de desarrollar malignidad hematológica, principalmente linfomas B.
El diagnóstico se basa en la sospecha clínica ante un varón con trombocitopenia y VPM bajo, hallazgo considerado patognomónico. Se complementa con el estudio de la función inmunológica y la cuantificación de WASP mediante citometría de flujo. La confirmación molecular mediante secuenciación del gen WAS es indispensable para el diagnóstico definitivo, el consejo genético y el posible diagnóstico prenatal en familias con mutaciones conocidas.
El tratamiento de soporte incluye el reemplazo con inmunoglobulina (IgGIV) para reducir infecciones, profilaxis frente a Pneumocystis jirovecii y manejo intensivo del eccema. El trasplante de células madre hematopoyéticas (TCMH) alogénico sigue siendo el tratamiento curativo de referencia cuando existe un donante HLA-compatible, con supervivencias superiores al 90% si se realiza antes de los 2 años de edad y antes de que aparezcan complicaciones graves.
Un hito histórico se alcanzó en 2025 con la aprobación regulatoria por la FDA y la EMA de la primera terapia génica, denominada Waskyra. Este tratamiento autólogo utiliza un vector lentiviral para corregir las células del propio paciente, eliminando el riesgo de enfermedad injerto contra huésped. Está indicado para pacientes sin donante compatible, demostrando en estudios clínicos una resolución de infecciones y una mejora sostenida de la trombocitopenia y la autoinmunidad.
El pronóstico de la enfermedad sin una intervención curativa es sombrío, con una mortalidad elevada antes de los 15 años. Sin embargo, el seguimiento multidisciplinar con cribado de neoplasias cada 6 meses y la aplicación temprana de TCMH o terapia génica permiten actualmente una supervivencia prolongada y una excelente calidad de vida para los pacientes afectados.
